よむ、つかう、まなぶ。
資 料 2-2 細菌スクリーニング導入による輸血後細菌感染対策について(日本赤十字社提出資料) (1 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_42777.html |
| 出典情報 | 薬事審議会 血液事業部会 安全技術調査会(令和6年度第1回 8/30)、運営委員会(第2回 8/30)(合同会議)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
令和6年度第2回運営委員会
令和6年8月 30 日開催
薬
事
審
議
会
血液事業部会運営委員会
提
出
資
料
資料2-2
日本赤十字社血液事業本部
細菌スクリーニングの導入による輸血後細菌感染対策について
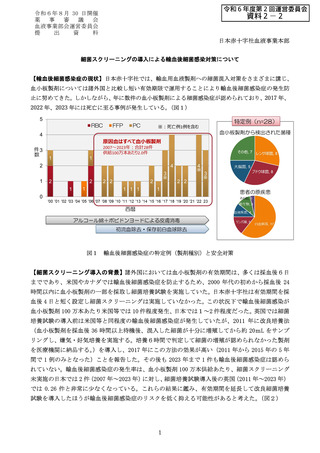
【輸血後細菌感染症の現状】日本赤十字社では、輸血用血液製剤への細菌混入対策をさまざまに講じ、
血小板製剤については諸外国と比較し短い有効期限で運用することにより輸血後細菌感染症の発生防
止に努めてきた。しかしながら、年に数件の血小板製剤による細菌感染症が認められており、2017 年、
2022 年、2023 年には死亡に至る事例が発生している。
(図1)
図1 輸血後細菌感染症の特定例(製剤種別)と安全対策
【細菌スクリーニング導入の背景】諸外国においては血小板製剤の有効期間は、多くは採血後6日
までであり、米国やカナダでは輸血後細菌感染症を防止するため、2000 年代の初めから採血後 24
時間以内に血小板製剤の一部を採取し細菌培養試験を実施していた。日本赤十字社は有効期間を採
血後 4 日と短く設定し細菌スクリーニングは実施していなかった。この状況下で輸血後細菌感染が
血小板製剤 100 万本あたり米国等では 10 件程度発生、日本では1~2 件程度だった。英国では細菌
培養試験の導入前は米国等と同程度の輸血後細菌感染症が発生していたが、2011 年に改良培養法
(血小板製剤を採血後 36 時間以上待機後、混入した細菌が十分に増殖してから約 20mL をサンプ
リングし、嫌気・好気培養を実施する。培養6時間で判定して細菌の増殖が認められなかった製剤
を医療機関に納品する。
)を導入し、2017 年にこの方法の効果が高い(2011 年から 2015 年の 5 年
間で 1 例のみとなった)ことを報告した。その後も 2023 年まで 1 件も輸血後細菌感染症は認めら
れていない。輸血後細菌感染症の発生率は、血小板製剤 100 万本供給あたり、細菌スクリーニング
未実施の日本では 2 件(2007 年~2023 年)に対し、細菌培養試験導入後の英国(2011 年~2023 年)
では 0.26 件と非常に少なくなっている。これらの結果に鑑み、有効期間を延長して改良細菌培養
試験を導入したほうが輸血後細菌感染症のリスクを低く抑える可能性があると考えた。
(図2)
1
令和6年8月 30 日開催
薬
事
審
議
会
血液事業部会運営委員会
提
出
資
料
資料2-2
日本赤十字社血液事業本部
細菌スクリーニングの導入による輸血後細菌感染対策について
【輸血後細菌感染症の現状】日本赤十字社では、輸血用血液製剤への細菌混入対策をさまざまに講じ、
血小板製剤については諸外国と比較し短い有効期限で運用することにより輸血後細菌感染症の発生防
止に努めてきた。しかしながら、年に数件の血小板製剤による細菌感染症が認められており、2017 年、
2022 年、2023 年には死亡に至る事例が発生している。
(図1)
図1 輸血後細菌感染症の特定例(製剤種別)と安全対策
【細菌スクリーニング導入の背景】諸外国においては血小板製剤の有効期間は、多くは採血後6日
までであり、米国やカナダでは輸血後細菌感染症を防止するため、2000 年代の初めから採血後 24
時間以内に血小板製剤の一部を採取し細菌培養試験を実施していた。日本赤十字社は有効期間を採
血後 4 日と短く設定し細菌スクリーニングは実施していなかった。この状況下で輸血後細菌感染が
血小板製剤 100 万本あたり米国等では 10 件程度発生、日本では1~2 件程度だった。英国では細菌
培養試験の導入前は米国等と同程度の輸血後細菌感染症が発生していたが、2011 年に改良培養法
(血小板製剤を採血後 36 時間以上待機後、混入した細菌が十分に増殖してから約 20mL をサンプ
リングし、嫌気・好気培養を実施する。培養6時間で判定して細菌の増殖が認められなかった製剤
を医療機関に納品する。
)を導入し、2017 年にこの方法の効果が高い(2011 年から 2015 年の 5 年
間で 1 例のみとなった)ことを報告した。その後も 2023 年まで 1 件も輸血後細菌感染症は認めら
れていない。輸血後細菌感染症の発生率は、血小板製剤 100 万本供給あたり、細菌スクリーニング
未実施の日本では 2 件(2007 年~2023 年)に対し、細菌培養試験導入後の英国(2011 年~2023 年)
では 0.26 件と非常に少なくなっている。これらの結果に鑑み、有効期間を延長して改良細菌培養
試験を導入したほうが輸血後細菌感染症のリスクを低く抑える可能性があると考えた。
(図2)
1