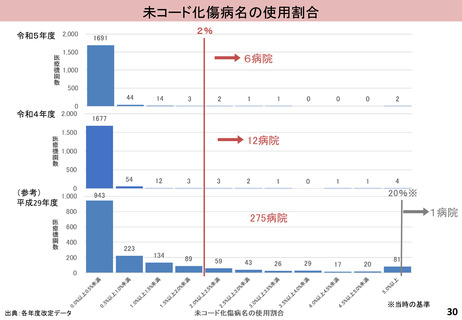
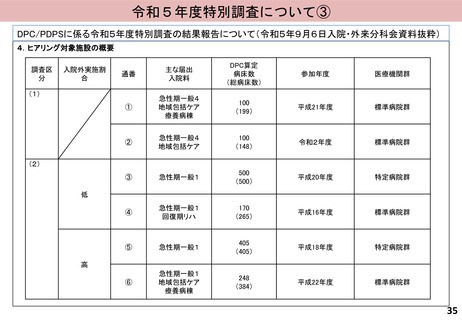
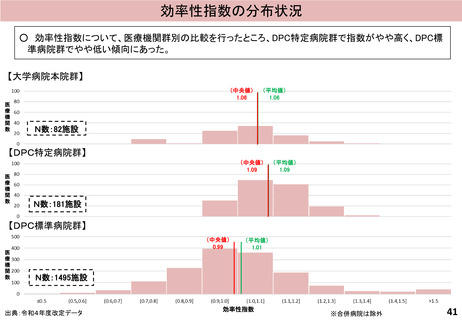
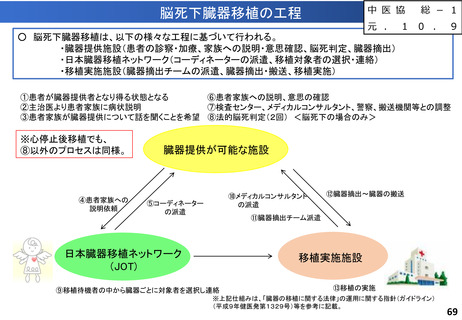
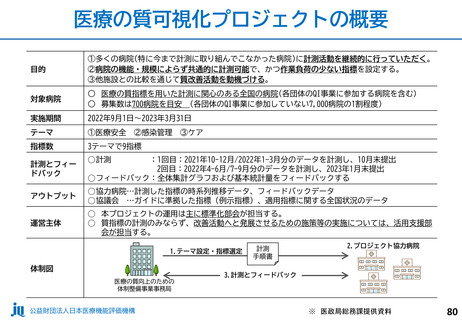
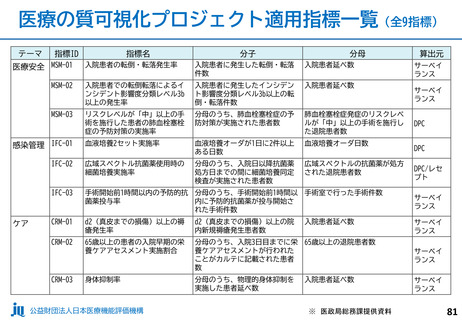
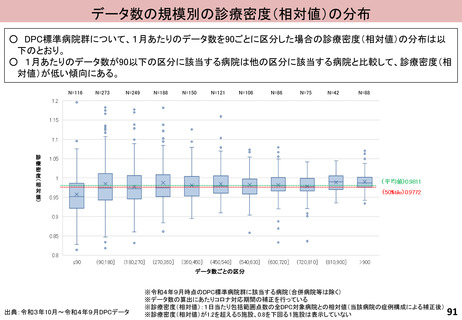
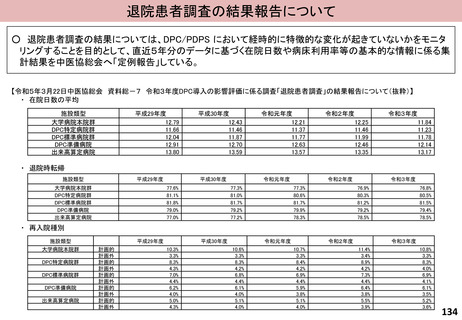
入-4参考 (52 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000212500_00215.html |
| 出典情報 | 中央社会保険医療協議会 診療報酬調査専門組織 入院・外来医療等の調査・評価分科会(令和5年度第9回 10/5)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
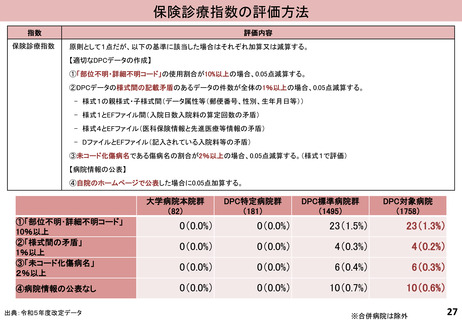
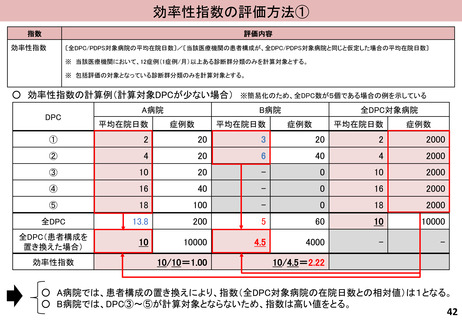
指数
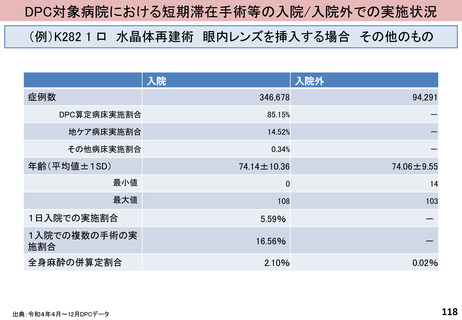
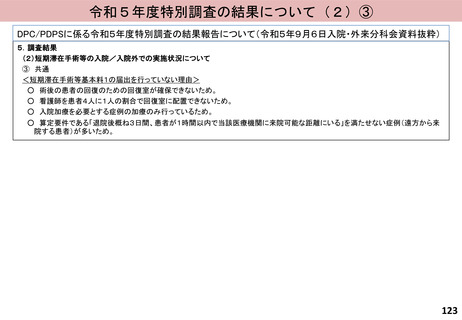
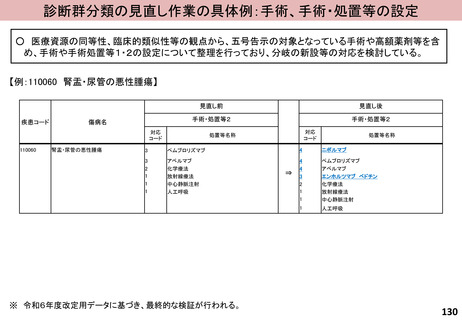
評価内容
効率性指数
〔全DPC/PDPS対象病院の患者構成が、当該医療機関と同じと仮定した場合の平均在院日数〕/〔当該医療機関の平均在院日数〕
※ 当該医療機関において、12症例(1症例/月)以上ある診断群分類のみを計算対象とする。
※ 包括評価の対象となっている診断群分類のみを計算対象とする。
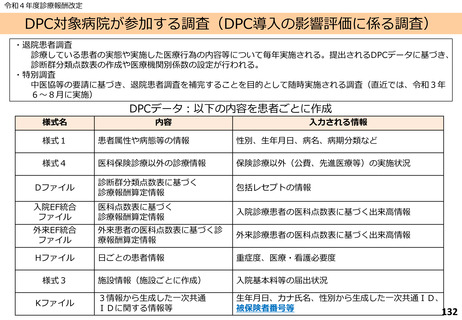
○ 効率性指数の計算例(各医療機関の患者構成による置き換え)
C病院(パターン1)
DPC
平均在院日数
※簡易化のため、全DPC数が5個である場合の例を示している
C病院(パターン2)
症例数
平均在院日数
全DPC対象病院
症例数
平均在院日数
症例数
①
8
100
10
100
10
4000
②
10
100
10
100
10
2000
③
10
200
10
200
10
2000
10
200
10
200
10
1000
10
400
8
400
10
1000
①~⑤
9.8
1000
9.2
1000
10
10000
①~⑤(患者構成を
置き換えた場合)
-
-
-
-
10
1000
④
⑤
パターン2の在院日数
<パターン1の在院日数
効率性指数
10/9.8=1.02
10/9.2=1.09
○ C病院の患者構成への置き換えにより、 C病院での症例数が多いDPC⑤の在院日数が短いパターン2
がパターン1より高く評価される。
52