よむ、つかう、まなぶ。
【参考資料4】「かかりつけ医機能が発揮される制度の施行に関する分科会」報告書 (14 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_44099.html |
| 出典情報 | 精神保健医療福祉の今後の施策推進に関する検討会(第3回 10/3)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
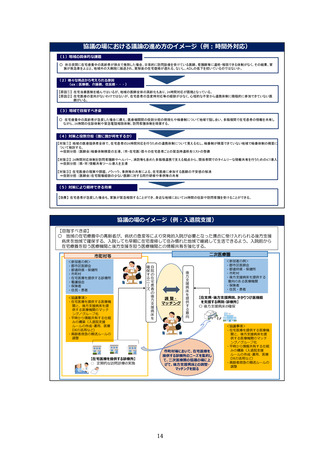
協議の場における議論の進め方のイメージ(例:時間外対応)
(1)地域の具体的な課題
○ 休日夜間に在宅療養中の高齢者が肺炎で発熱した場合、日常的に訪問診療を受けている医師、看護師等に連絡・相談できる体制がなく、その結果、家
族が救急車をよぶと、地域外の大病院に搬送され、寛解後の在宅復帰が遅れる、ないし、ADLの低下を招いているのではないか。
(2)様々な視点から考えられる原因
(ex:医療側、介護側、住民側・・・)
【原因①】:在宅当番医制を組んではいるが、地域の医師全体の高齢化もあり、24時間対応が困難となっている。
【原因②】:在宅医療の意向がないわけではないが、在宅患者の急変時対応等の経験が少なく、心理的な不安から連携体制に積極的に参加できていない医
師がいる。
(3)地域で目指すべき姿
○ 在宅療養中の高齢者が急変した場合に備え、医療機関間の役割分担の明確化や輪番制について地域で話し合い、多職種間で在宅患者の情報を共有し
ながら、24時間の往診体制や緊急電話相談体制、訪問看護体制を確保する。
(4)対策と役割分担(誰に誰が何をするか)
【対策①】:地域の医療提供者全体で、在宅患者の24時間対応を行うための連携体制について見える化し、輪番制が構築できていない地域で輪番体制の構築に
ついて検討する。
⇒役割分担:(医師会)輪番体制構築の主導、(市・在宅医)個々の在宅患者ごとの緊急時連絡先リストの整備
【対策②】:24時間対応体制を訪問看護師やヘルパー、消防等も含めた多職種連携で支える観点から、関係者間でのタイムリーな情報共有を行うためのICT導入
⇒役割分担:(県・市)情報共有ツール導入を主導
【対策③】:在宅医療の現実や課題、ノウハウ、事例等の共有による、在宅医療に参加する医師の不安感の解消
⇒役割分担:(医師会)在宅現場経験の少ない医師に対する同行研修や事例等の共有
(5)対策により期待できる効果
【効果】:在宅患者が急変した場合も、家族が緊急相談することができ、身近な地域において24時間の往診や訪問看護を受けることができる。
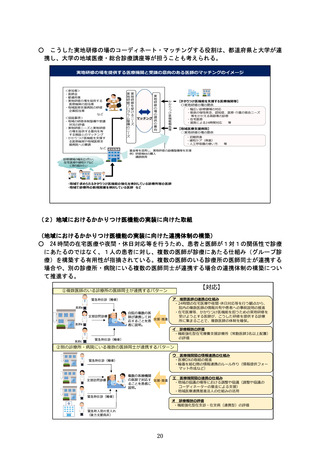
協議の場のイメージ(例:入退院支援)
【目指すべき姿】
○ 地域の在宅療養中の高齢者が、病状の急変等により突発的入院が必要となった場合に受け入れられる後方支援
病床を地域で確保する。入院しても早期に在宅復帰して住み慣れた地域で継続して生活できるよう、入院前から
在宅療養を担う医療機関と後方支援を担う医療機関との情報共有を強化する。
二次医療圏
市町村等
<参加者の例>
・郡市区医師会
・都道府県・保健所
・市町村
・在宅医療を提供する診療所
・看護協会
・保険者
・住民・患者
<協議事項>
・在宅医療を提供する医療機
関と、後方支援病床を提
供する医療機関のマッチ
ング/グループ化
・平時から情報共有する仕組
みの構築(入退院支援
ルールの作成 運用、医療
DXの活用など)
・高齢者救急の搬送ルールの
調整
【在宅医療を提供する診療所】
○ 定期的な訪問診療の実施
確自
保院
すの
る在
ニ宅
ー患
ズ者
の
後
方
支
援
病
床
を
調 整・
マッチング
後
方
支
援
病
床
を
提
供
す
る
意
向
<参加者の例>
・郡市区医師会
・都道府県・保健所
・市町村
・後方支援病床を提供する
意向のある医療機関
・保険者
・住民・患者
【在支病・後方支援病院、かかりつけ医機能
を支援する病院 診療所】
〇 後方支援病床の確保
市町村等において、在宅医療を
提供する診療所のニーズを集約し
て、二次医療圏の協議の場に上
げて、後方支援病床との調整・
マッチングを図る
14
<協議事項>
・在宅医療を提供する医療機
関と、後方支援病床を提
供する医療機関のマッチ
ング/グループ化
・平時から情報共有する仕組
みの構築(入退院支援
ルールの作成 運用、医療
DXの活用など)
・高齢者救急の搬送ルールの
調整
(1)地域の具体的な課題
○ 休日夜間に在宅療養中の高齢者が肺炎で発熱した場合、日常的に訪問診療を受けている医師、看護師等に連絡・相談できる体制がなく、その結果、家
族が救急車をよぶと、地域外の大病院に搬送され、寛解後の在宅復帰が遅れる、ないし、ADLの低下を招いているのではないか。
(2)様々な視点から考えられる原因
(ex:医療側、介護側、住民側・・・)
【原因①】:在宅当番医制を組んではいるが、地域の医師全体の高齢化もあり、24時間対応が困難となっている。
【原因②】:在宅医療の意向がないわけではないが、在宅患者の急変時対応等の経験が少なく、心理的な不安から連携体制に積極的に参加できていない医
師がいる。
(3)地域で目指すべき姿
○ 在宅療養中の高齢者が急変した場合に備え、医療機関間の役割分担の明確化や輪番制について地域で話し合い、多職種間で在宅患者の情報を共有し
ながら、24時間の往診体制や緊急電話相談体制、訪問看護体制を確保する。
(4)対策と役割分担(誰に誰が何をするか)
【対策①】:地域の医療提供者全体で、在宅患者の24時間対応を行うための連携体制について見える化し、輪番制が構築できていない地域で輪番体制の構築に
ついて検討する。
⇒役割分担:(医師会)輪番体制構築の主導、(市・在宅医)個々の在宅患者ごとの緊急時連絡先リストの整備
【対策②】:24時間対応体制を訪問看護師やヘルパー、消防等も含めた多職種連携で支える観点から、関係者間でのタイムリーな情報共有を行うためのICT導入
⇒役割分担:(県・市)情報共有ツール導入を主導
【対策③】:在宅医療の現実や課題、ノウハウ、事例等の共有による、在宅医療に参加する医師の不安感の解消
⇒役割分担:(医師会)在宅現場経験の少ない医師に対する同行研修や事例等の共有
(5)対策により期待できる効果
【効果】:在宅患者が急変した場合も、家族が緊急相談することができ、身近な地域において24時間の往診や訪問看護を受けることができる。
協議の場のイメージ(例:入退院支援)
【目指すべき姿】
○ 地域の在宅療養中の高齢者が、病状の急変等により突発的入院が必要となった場合に受け入れられる後方支援
病床を地域で確保する。入院しても早期に在宅復帰して住み慣れた地域で継続して生活できるよう、入院前から
在宅療養を担う医療機関と後方支援を担う医療機関との情報共有を強化する。
二次医療圏
市町村等
<参加者の例>
・郡市区医師会
・都道府県・保健所
・市町村
・在宅医療を提供する診療所
・看護協会
・保険者
・住民・患者
<協議事項>
・在宅医療を提供する医療機
関と、後方支援病床を提
供する医療機関のマッチ
ング/グループ化
・平時から情報共有する仕組
みの構築(入退院支援
ルールの作成 運用、医療
DXの活用など)
・高齢者救急の搬送ルールの
調整
【在宅医療を提供する診療所】
○ 定期的な訪問診療の実施
確自
保院
すの
る在
ニ宅
ー患
ズ者
の
後
方
支
援
病
床
を
調 整・
マッチング
後
方
支
援
病
床
を
提
供
す
る
意
向
<参加者の例>
・郡市区医師会
・都道府県・保健所
・市町村
・後方支援病床を提供する
意向のある医療機関
・保険者
・住民・患者
【在支病・後方支援病院、かかりつけ医機能
を支援する病院 診療所】
〇 後方支援病床の確保
市町村等において、在宅医療を
提供する診療所のニーズを集約し
て、二次医療圏の協議の場に上
げて、後方支援病床との調整・
マッチングを図る
14
<協議事項>
・在宅医療を提供する医療機
関と、後方支援病床を提
供する医療機関のマッチ
ング/グループ化
・平時から情報共有する仕組
みの構築(入退院支援
ルールの作成 運用、医療
DXの活用など)
・高齢者救急の搬送ルールの
調整