よむ、つかう、まなぶ。
資料2 子宮頸がん検診におけるHPV検査導入の検討【青木参考人】 (14 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_25869.html |
| 出典情報 | がん検診のあり方に関する検討会(第35回 5/25)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
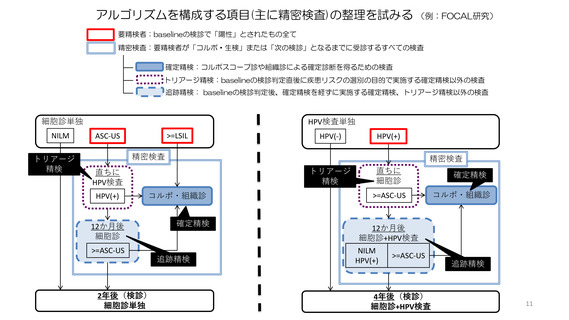
HPV 検査を用いた検診のアルゴリズム内での
HPV(+)かつ細胞診陰性者の管理方法の検討が必要
HPV検診では、HPV検査が「病変」でなく「HPV感染」を検出する検査であるため、
HPV陽性者の多くは、トリアージ精検として行う細胞診検査では異常を認めない
その時点では病変を有さないリスク保持者(HPV+/細胞診陰性)である。
したがって、このHPV+/細胞診陰性者に対する精密検査には直ちにコルポ診・組織診はふさわしくなく、
長期的な経過観察による追跡精検の過程での病変の発見が大切。
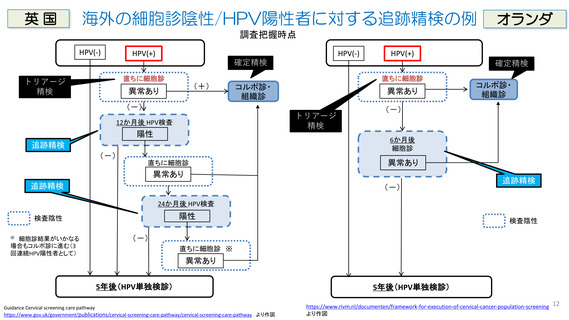
実際、わが国の研究におけるHPV検診でのHPV+/細胞診陰性者の割合は、
5.4% (Kono K et al. J Gynecol Oncol. 2021)
10.2%(Kurokawa T et al. Cytopathology. 2018)
10.4% (Morisada T et al. Cancer Epidemiol. 2017)
などの報告がある。
この数字は、細胞診単独検診のASC-US以上を検診陽性としたわが国の現状(約2%)と
比べてかなり大きい。
HPV(+)かつ細胞診陰性者の管理方法の検討が必要
HPV検診では、HPV検査が「病変」でなく「HPV感染」を検出する検査であるため、
HPV陽性者の多くは、トリアージ精検として行う細胞診検査では異常を認めない
その時点では病変を有さないリスク保持者(HPV+/細胞診陰性)である。
したがって、このHPV+/細胞診陰性者に対する精密検査には直ちにコルポ診・組織診はふさわしくなく、
長期的な経過観察による追跡精検の過程での病変の発見が大切。
実際、わが国の研究におけるHPV検診でのHPV+/細胞診陰性者の割合は、
5.4% (Kono K et al. J Gynecol Oncol. 2021)
10.2%(Kurokawa T et al. Cytopathology. 2018)
10.4% (Morisada T et al. Cancer Epidemiol. 2017)
などの報告がある。
この数字は、細胞診単独検診のASC-US以上を検診陽性としたわが国の現状(約2%)と
比べてかなり大きい。