よむ、つかう、まなぶ。
病院における高齢者のポリファーマシー対策の始め方と進め方 (4 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_41542.html |
| 出典情報 | 「「病院における高齢者のポリファーマシー対策の始め方と進め方」及び 「地域における高齢者のポリファーマシー対策の始め方と進め方」について」の通知発出について(7/22)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
目
次
第1章 ポリファーマシー対策の始め方 ............................................................................ 1
1. ポリファーマシー対策を始める前に ..............................................................1
(1) 院内の現状を把握する ............................................................................ 1
(2) 院内の理解を深める ................................................................................ 2
(3) 院外関係施設の理解を得る ..................................................................... 2
(4) 外来患者のポリファーマシーに目を向ける ........................................... 3
(5) 患者やその家族との関係を構築する ...................................................... 3
(6) 患者やその家族への説明資材を準備する ............................................... 3
2. 身近なところから始める方法 .........................................................................4
(1) 担当者を決める ....................................................................................... 4
(2) 小規模から始める.................................................................................... 4
(3) 対象患者は対応可能な範囲で決める ...................................................... 5
(4) 既にある仕組みやツールを活用する ...................................................... 5
3. ポリファーマシー対策を始める際の課題と対応策 ........................................8
(1) 「人員不足で、対象患者の抽出や、検討する時間を作れない」........... 8
(2) 「多職種連携が十分でない」 ................................................................. 8
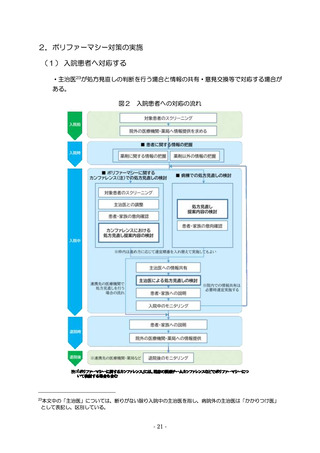
(3) 「患者の服用薬の一元的把握ができない」 ........................................... 9
(4) 「ポリファーマシーであるかを判断することが難しい」.................... 10
(5) 「医師が自科以外の処方薬を調整することが難しい」 ....................... 11
(6) 「病態全体をとらえることが難しい」 ................................................. 11
(7) 「見直し後の処方内容をかかりつけ医へフィードバックする体制が構築
されていない」 ..................................................................................... 12
(8) 「患者の理解が得られない」 ............................................................... 12
第2章 ポリファーマシー対策の進め方 .........................................................................12
1. ポリファーマシー対策の体制づくり ............................................................13
(1) ポリファーマシーの概念を確認する .................................................... 13
(2) ポリファーマシー対策の目的を確認する ............................................. 13
(3) 資料を取りそろえる .............................................................................. 13
(4) 運営ルールをつくる .............................................................................. 14
(5) 人員体制をつくる.................................................................................. 14
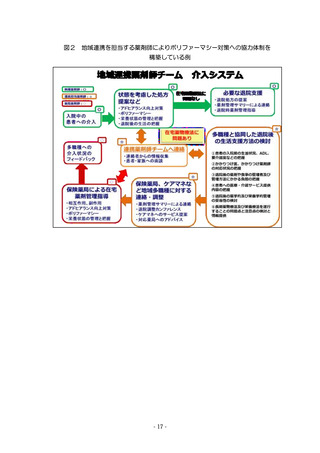
(6) 地域包括ケアシステムを担う医療・介護関係者等との連携体制をつく
次
第1章 ポリファーマシー対策の始め方 ............................................................................ 1
1. ポリファーマシー対策を始める前に ..............................................................1
(1) 院内の現状を把握する ............................................................................ 1
(2) 院内の理解を深める ................................................................................ 2
(3) 院外関係施設の理解を得る ..................................................................... 2
(4) 外来患者のポリファーマシーに目を向ける ........................................... 3
(5) 患者やその家族との関係を構築する ...................................................... 3
(6) 患者やその家族への説明資材を準備する ............................................... 3
2. 身近なところから始める方法 .........................................................................4
(1) 担当者を決める ....................................................................................... 4
(2) 小規模から始める.................................................................................... 4
(3) 対象患者は対応可能な範囲で決める ...................................................... 5
(4) 既にある仕組みやツールを活用する ...................................................... 5
3. ポリファーマシー対策を始める際の課題と対応策 ........................................8
(1) 「人員不足で、対象患者の抽出や、検討する時間を作れない」........... 8
(2) 「多職種連携が十分でない」 ................................................................. 8
(3) 「患者の服用薬の一元的把握ができない」 ........................................... 9
(4) 「ポリファーマシーであるかを判断することが難しい」.................... 10
(5) 「医師が自科以外の処方薬を調整することが難しい」 ....................... 11
(6) 「病態全体をとらえることが難しい」 ................................................. 11
(7) 「見直し後の処方内容をかかりつけ医へフィードバックする体制が構築
されていない」 ..................................................................................... 12
(8) 「患者の理解が得られない」 ............................................................... 12
第2章 ポリファーマシー対策の進め方 .........................................................................12
1. ポリファーマシー対策の体制づくり ............................................................13
(1) ポリファーマシーの概念を確認する .................................................... 13
(2) ポリファーマシー対策の目的を確認する ............................................. 13
(3) 資料を取りそろえる .............................................................................. 13
(4) 運営ルールをつくる .............................................................................. 14
(5) 人員体制をつくる.................................................................................. 14
(6) 地域包括ケアシステムを担う医療・介護関係者等との連携体制をつく