よむ、つかう、まなぶ。
参考資料4 がん検診Shared Decision Making(SDM)運用マニュアル2022年度版 (9 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_34640.html |
| 出典情報 | がん検診のあり方に関する検討会(第39回 8/9)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
Implications of Informed Consent in the Patient-Practitioner Relationship: Volume One: Report.
1982.
https://repository.library.georgetown.edu/bitstream/handle/10822/559354/making_health_care_
decisions.pdf
7)
NHS England and NHS improvement. Shared Decision Making Summary guide. 2019.
https://www.england.nhs.uk/wp-content/uploads/2019/01/shared-decision-making-summaryguide-v1.pdf
8)
Sheridan SL, Harris RP, Woolf SH; Shared Decision-Making Workgroup of the U.S. Preventive
Services Task Force Affiliations expand. Shared decision making about screening and
chemoprevention. a suggested approach from the U.S. Preventive Services Task Force. Am J
Prev Med. 2004;26(1):56-66.
9)
Entwistle VA, Watt IS. Chapter2 Broad versus narrow shared decision making: Patient’
involvement in real world contexts. Shared Decision Making in Health Care. Achieving
evidence-based patient choice. Third Edition. Oxford University Press, 2016.
2. SDM の構成要因
SDM は患者(受診者)中心主義の考え方を、臨床の場で実践するための手段である 1)。SDM
に期待されるのは知識の増加だけではなく、究極的には健康アウトカムや臨床経過の改善にある
2)
。
その過程には、患者(受診者)の価値観を踏まえ、患者(受診者)・医療者間の信頼関係を築く
ための多様な要因を包含している 3)。SDM のプロセスは単純化できるわけではなく、医療者と患者
(受診者)が柔軟に情報交換と検討を行うことが求められており、多くの研究でそのプロセスが検討
されてきた。ただし、代替案の提示と患者(受診者)の価値観を踏まえることが必須条件となってい
る 4)。
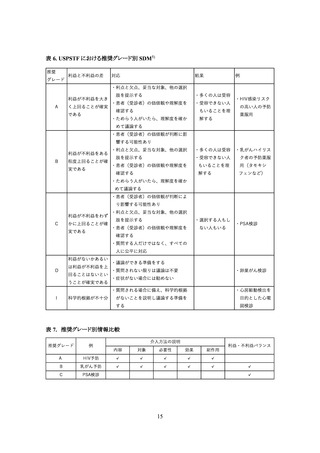
SDM の方法として、予防対策に限らず、臨床現場での汎用性という観点から作成されたのが「3
Talk Model」5)である。SDM の核となるのは患者(受診者)の自己決定権の行使であり、医療者は
意思決定を支援する立場に位置付けられている。その目標に達成するプロセスとして、「3 Talk
Model」は Team Talk、Option Talk, Decision Talk の 3 段階から構成される(表 2)。基本的な構成
要因は、後述の The U.S. Preventive Services Task Force (USPSTF)と共通しているが、Team Talk
の段階で患者(受診者)・医療者の協力関係を構築することと代替案を検討する場合にも個人の価
値観や不確実性をじっくりと検討することが必要としている。
5
1982.
https://repository.library.georgetown.edu/bitstream/handle/10822/559354/making_health_care_
decisions.pdf
7)
NHS England and NHS improvement. Shared Decision Making Summary guide. 2019.
https://www.england.nhs.uk/wp-content/uploads/2019/01/shared-decision-making-summaryguide-v1.pdf
8)
Sheridan SL, Harris RP, Woolf SH; Shared Decision-Making Workgroup of the U.S. Preventive
Services Task Force Affiliations expand. Shared decision making about screening and
chemoprevention. a suggested approach from the U.S. Preventive Services Task Force. Am J
Prev Med. 2004;26(1):56-66.
9)
Entwistle VA, Watt IS. Chapter2 Broad versus narrow shared decision making: Patient’
involvement in real world contexts. Shared Decision Making in Health Care. Achieving
evidence-based patient choice. Third Edition. Oxford University Press, 2016.
2. SDM の構成要因
SDM は患者(受診者)中心主義の考え方を、臨床の場で実践するための手段である 1)。SDM
に期待されるのは知識の増加だけではなく、究極的には健康アウトカムや臨床経過の改善にある
2)
。
その過程には、患者(受診者)の価値観を踏まえ、患者(受診者)・医療者間の信頼関係を築く
ための多様な要因を包含している 3)。SDM のプロセスは単純化できるわけではなく、医療者と患者
(受診者)が柔軟に情報交換と検討を行うことが求められており、多くの研究でそのプロセスが検討
されてきた。ただし、代替案の提示と患者(受診者)の価値観を踏まえることが必須条件となってい
る 4)。
SDM の方法として、予防対策に限らず、臨床現場での汎用性という観点から作成されたのが「3
Talk Model」5)である。SDM の核となるのは患者(受診者)の自己決定権の行使であり、医療者は
意思決定を支援する立場に位置付けられている。その目標に達成するプロセスとして、「3 Talk
Model」は Team Talk、Option Talk, Decision Talk の 3 段階から構成される(表 2)。基本的な構成
要因は、後述の The U.S. Preventive Services Task Force (USPSTF)と共通しているが、Team Talk
の段階で患者(受診者)・医療者の協力関係を構築することと代替案を検討する場合にも個人の価
値観や不確実性をじっくりと検討することが必要としている。
5