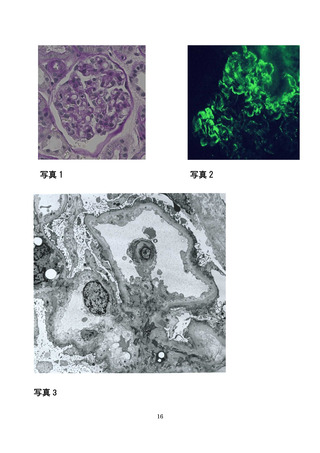
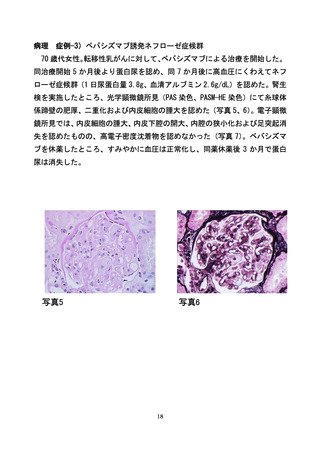
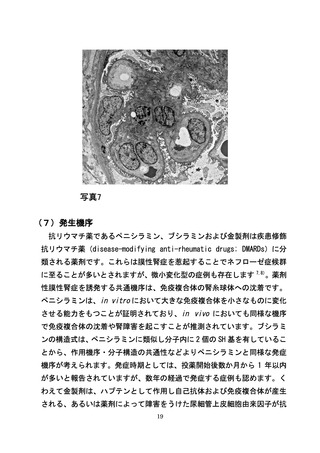
よむ、つかう、まなぶ。
資料2-3 重篤副作用疾患別対応マニュアル ネフローゼ症候群(案)[2.1MB] (23 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000209243_00011.html |
| 出典情報 | 重篤副作用総合対策検討会(第16回 10/17)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
(8)医薬品毎の特徴
表 2 に医薬品ごとのネフローゼ症候群の典型的腎組織型を示します。ま
た、治療法の発展とともに新規薬剤が市場に出ることとなり、新たな腎障
害の発症も予想されます。近年の分子標的治療薬・生物学的製剤の進歩と
普及により、あらたな薬剤性ネフローゼ症候群の発症が予想されます。
(9)副作用発現頻度
近年の分子標的治療薬・生物学的製剤の進歩により、新たな薬剤性ネフ
ローゼ症候群の発症がしばしば報告されるようになりましたが、その発症
頻度(割合)についての詳細は不明です。医薬品医療機器総合機構(PMDA)
の医療品医薬品情報 22)によれば、副作用としてネフローゼ症候群の発症が
以前より知られていたブシラミン(抗リウマチ薬)での発症頻度が 0.1%で
あるのに対し、ベバシズマブ(抗 VEGF 中和抗体)とパゾパニブ(VEGF 受容
体シグナル阻害作用を有するチロシンキナーゼ阻害薬)のネフローゼ症候
群の発症はともに 0.1%未満であると報告されています(一方で副作用と
して(ネフローゼレベルではない)蛋白尿の発症頻度はベバシズマブ 10.5%、
パゾパニブ 12.5%となっています)
。またエタネルセプト(抗腫瘍壊死因子
(TNF)阻害薬)でのネフローゼ症候群の発症頻度は 0.1%未満、ペムブロリ
ズマブ(免疫チェックポイント阻害薬)では(ネフローゼ症候群の原因とな
る)糸球体腎炎の発症頻度が 0.1%未満と報告されています。
3.副作用の判別基準(判別方法)
・被疑薬の服用歴(薬剤使用後から数週間~数年)を確認します。
・腎生検を含めた検査にて他の腎疾患を否定することが重要です。
4.判別が必要な疾患と判別方法
(1)他の原因によるネフローゼ症候群
22
表 2 に医薬品ごとのネフローゼ症候群の典型的腎組織型を示します。ま
た、治療法の発展とともに新規薬剤が市場に出ることとなり、新たな腎障
害の発症も予想されます。近年の分子標的治療薬・生物学的製剤の進歩と
普及により、あらたな薬剤性ネフローゼ症候群の発症が予想されます。
(9)副作用発現頻度
近年の分子標的治療薬・生物学的製剤の進歩により、新たな薬剤性ネフ
ローゼ症候群の発症がしばしば報告されるようになりましたが、その発症
頻度(割合)についての詳細は不明です。医薬品医療機器総合機構(PMDA)
の医療品医薬品情報 22)によれば、副作用としてネフローゼ症候群の発症が
以前より知られていたブシラミン(抗リウマチ薬)での発症頻度が 0.1%で
あるのに対し、ベバシズマブ(抗 VEGF 中和抗体)とパゾパニブ(VEGF 受容
体シグナル阻害作用を有するチロシンキナーゼ阻害薬)のネフローゼ症候
群の発症はともに 0.1%未満であると報告されています(一方で副作用と
して(ネフローゼレベルではない)蛋白尿の発症頻度はベバシズマブ 10.5%、
パゾパニブ 12.5%となっています)
。またエタネルセプト(抗腫瘍壊死因子
(TNF)阻害薬)でのネフローゼ症候群の発症頻度は 0.1%未満、ペムブロリ
ズマブ(免疫チェックポイント阻害薬)では(ネフローゼ症候群の原因とな
る)糸球体腎炎の発症頻度が 0.1%未満と報告されています。
3.副作用の判別基準(判別方法)
・被疑薬の服用歴(薬剤使用後から数週間~数年)を確認します。
・腎生検を含めた検査にて他の腎疾患を否定することが重要です。
4.判別が必要な疾患と判別方法
(1)他の原因によるネフローゼ症候群
22