よむ、つかう、まなぶ。
資料1-3(参考資料1) 日本パブリックアフェアーズ協会 御提出資料 (5 ページ)
出典
| 公開元URL | https://www8.cao.go.jp/kisei-kaikaku/kisei/meeting/wg/2310_04medical/231211/medical03_agenda.html |
| 出典情報 | 規制改革推進会議 健康・医療・介護ワーキング・グループ(第3回 12/11)《内閣府》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
第 1 章 セルフメディケーション推進の必要性
日本の少子高齢化は全国民に関わる問題であり、2040 年には総人口の約 35%が 65 歳以上
になり、高齢者一人を 1.5 人の現役世代で支えなければいけない状況になる(2040 年問
題)。これにより、深刻な労働力不足に陥る可能性が示唆されている。医療に関していえ
ば、2040 年には 85 歳以上の高齢者が 1000 万人を突破し医療のニーズが高まる一方で、医
師を含めた医療従事者が不足し需要と供給の均衡が崩れる可能性がり、現在のような医療
提供体制を維持できない状況になることが考えられる 1。また、財政面から考えれば医療ニ
ーズの高まりによって医療費は 66.7 兆円必要とされており、2018 年の 39.2 兆円と比べて
1.6 倍になると厚生労働省は試算している 1,2。このような背景から、政府はセルフメディ
ケーションの推進に積極的な姿勢を見せている。この章では、現在の日本においてセルフ
メディケーションの推進が必要とされる理由について整理する。
1-1. コロナ禍と「セルフメディケーション」
新型コロナウイルス感染症は 2019 年 12 月に中国で感染者が報告されて以降、日本も含
め世界中に感染が拡大した。その影響によって人々の行動は厳しく制限され、その範囲は
医療機関にまで及んだ。看護師など医療スタッフの感染が増え、新型コロナによる入院患
者の受け入れが困難になっただけでなく、新型コロナ以外の一般診療にも影響が出て、医
療提供体制が逼迫した。また、新型コロナに感染することを懸念するあまり「受診控え」
という事象も多く見られた。
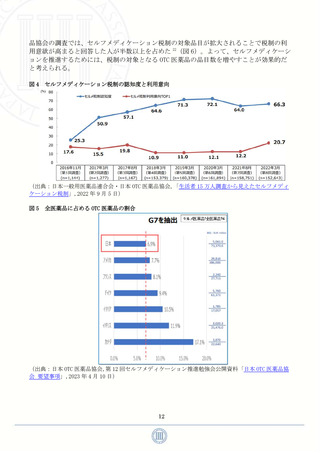
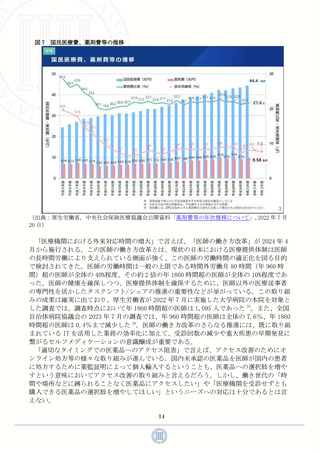
コロナ禍が長期化し、このような医療へのアクセス制限が長期間課される中で、「セル
フメディケーション」の必要性が再認識されている。厚生労働省が定義するセルフメディ
ケーションとは「自分自身の健康に責任を持ち、軽度な身体の不調は自分で手当てするこ
と」であり、以下に述べるようにセルフメディケーションを推進することで様々な効果が
期待できる 3。
1-2. 医療提供体制の維持
第一に、医療機関の負担を減らし、持続可能な医療提供体制の維持に貢献することが期
待される。近年、医療従事者の不足や高齢化によって医療機関の負担はますます増加して
いる。労働力人口の急速な減少による人手不足は常態化しているが、他産業と比べて医療
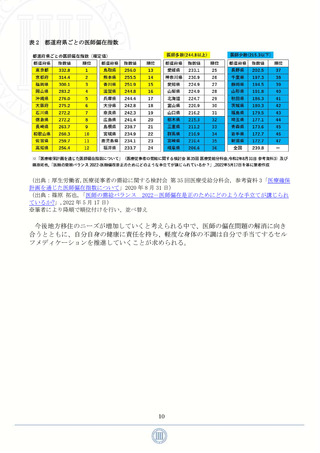
業界では特にそれが顕著に現れている。「人口 1000 人あたりの医師数」において、日本は
経済協力開発機構(以下、OECD)加盟国の中で下位に位置しており、1 位のオーストリア
や 2 位のノルウェーと比べて半分以下の 2.49 人となっていることからも、医師の数が非常
に少ないことがうかがえる 4。その一方で、日本の 65 歳以上人口は 1950 年には総人口の
5%に満たなかったが、1994 年には 14%を超え、現在は総人口の約 30%を占めている 5。
このまま医療従事者が不足している中で高齢化が加速すれば、医療提供体制の維持が困難
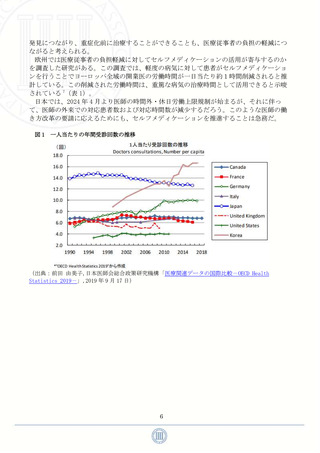
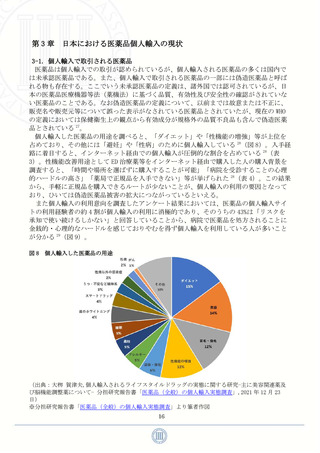
となることは自明だろう。これを裏付けるデータとして、OECD が集計している加盟国の一
人当たりの受診回数の推移をみると、日本は韓国に次いで 2 番目に多いことがわかる 6(図
1)。このことからも日本においてセルフメディケーションが浸透していないという事が推
察される。そこで、セルフメディケーションを推進して患者が自己判断で医薬品を使用す
ることができる範囲を広げ、医薬品を継続処方してもらうためだけに医療機関を受診して
いる患者数を減少させることが、医療従事者の負担軽減につながると考えられている。ま
た、セルフメディケーションの推進によって国民の健康意識が高まり、重篤な疾患の早期
5
日本の少子高齢化は全国民に関わる問題であり、2040 年には総人口の約 35%が 65 歳以上
になり、高齢者一人を 1.5 人の現役世代で支えなければいけない状況になる(2040 年問
題)。これにより、深刻な労働力不足に陥る可能性が示唆されている。医療に関していえ
ば、2040 年には 85 歳以上の高齢者が 1000 万人を突破し医療のニーズが高まる一方で、医
師を含めた医療従事者が不足し需要と供給の均衡が崩れる可能性がり、現在のような医療
提供体制を維持できない状況になることが考えられる 1。また、財政面から考えれば医療ニ
ーズの高まりによって医療費は 66.7 兆円必要とされており、2018 年の 39.2 兆円と比べて
1.6 倍になると厚生労働省は試算している 1,2。このような背景から、政府はセルフメディ
ケーションの推進に積極的な姿勢を見せている。この章では、現在の日本においてセルフ
メディケーションの推進が必要とされる理由について整理する。
1-1. コロナ禍と「セルフメディケーション」
新型コロナウイルス感染症は 2019 年 12 月に中国で感染者が報告されて以降、日本も含
め世界中に感染が拡大した。その影響によって人々の行動は厳しく制限され、その範囲は
医療機関にまで及んだ。看護師など医療スタッフの感染が増え、新型コロナによる入院患
者の受け入れが困難になっただけでなく、新型コロナ以外の一般診療にも影響が出て、医
療提供体制が逼迫した。また、新型コロナに感染することを懸念するあまり「受診控え」
という事象も多く見られた。
コロナ禍が長期化し、このような医療へのアクセス制限が長期間課される中で、「セル
フメディケーション」の必要性が再認識されている。厚生労働省が定義するセルフメディ
ケーションとは「自分自身の健康に責任を持ち、軽度な身体の不調は自分で手当てするこ
と」であり、以下に述べるようにセルフメディケーションを推進することで様々な効果が
期待できる 3。
1-2. 医療提供体制の維持
第一に、医療機関の負担を減らし、持続可能な医療提供体制の維持に貢献することが期
待される。近年、医療従事者の不足や高齢化によって医療機関の負担はますます増加して
いる。労働力人口の急速な減少による人手不足は常態化しているが、他産業と比べて医療
業界では特にそれが顕著に現れている。「人口 1000 人あたりの医師数」において、日本は
経済協力開発機構(以下、OECD)加盟国の中で下位に位置しており、1 位のオーストリア
や 2 位のノルウェーと比べて半分以下の 2.49 人となっていることからも、医師の数が非常
に少ないことがうかがえる 4。その一方で、日本の 65 歳以上人口は 1950 年には総人口の
5%に満たなかったが、1994 年には 14%を超え、現在は総人口の約 30%を占めている 5。
このまま医療従事者が不足している中で高齢化が加速すれば、医療提供体制の維持が困難
となることは自明だろう。これを裏付けるデータとして、OECD が集計している加盟国の一
人当たりの受診回数の推移をみると、日本は韓国に次いで 2 番目に多いことがわかる 6(図
1)。このことからも日本においてセルフメディケーションが浸透していないという事が推
察される。そこで、セルフメディケーションを推進して患者が自己判断で医薬品を使用す
ることができる範囲を広げ、医薬品を継続処方してもらうためだけに医療機関を受診して
いる患者数を減少させることが、医療従事者の負担軽減につながると考えられている。ま
た、セルフメディケーションの推進によって国民の健康意識が高まり、重篤な疾患の早期
5