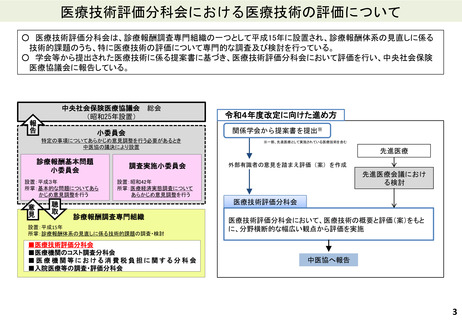
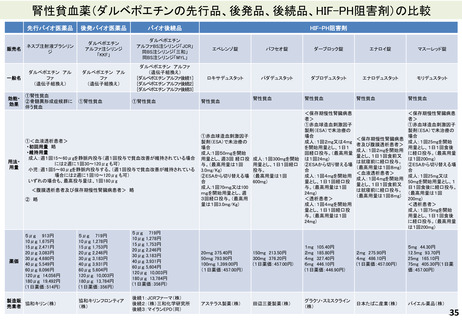
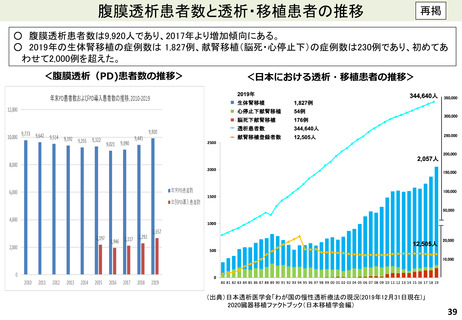
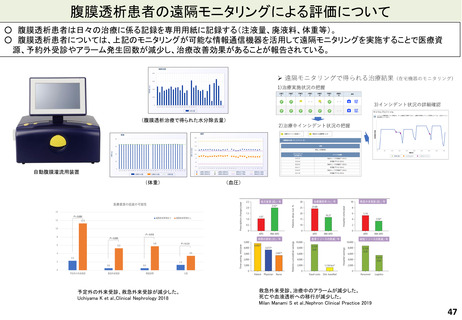
よむ、つかう、まなぶ。
○個別事項(その7)について-2 (15 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000212500_00125.html |
| 出典情報 | 中央社会保険医療協議会 総会(第502回 12/3)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
医療安全対策における画像診断報告書等について
○ レポートの確認不足防止の基本的対策としては、教育、レポートの存在を気づかせること、第三者による
未読監査及び第三者による対応の確認の4点が示されている。
平成30年度厚生労働科学研究費補助金(地域医療基盤開発推進研究事業)
「医療安全に資する病院情報システムの機能を普及させるための施策に関する研究」(研究代表者 松村泰志)報告書(抜粋)
3. レポート見落とし防止の基本的対策
(1)教育
レポート見落とし防止対策として、まず必要なことは、主治医の立場になる医
師が、画像診断レポートを確認することの必要性について認識することである。
主治医が注目している臓器以外の部位に、新たな悪性腫瘍などの重要所見が映し
出されている可能性、これに気づき早期に対応すれば救える患者を、レポートを
見落すことで、最悪の場合、死の転帰をとることがあることを、改めて理解する
必要がある。また、主治医が交代するタイミングでこの問題が起こりやすいこと
を理解し、その状況にある場合に、レポートの見落としがないかを確認する姿勢
があると、レポートの見落としを防ぐことができると思われる。また、画像検査
をオーダした場合、レポートを見た時に、その要約を経過記録に記載し、患者に
説明した内容も経過記録に記載するのが、診療記録記載上の基本的ルールであ
る。診療記録に記載されていないことは実施していないと見なされる。本件の場
合であれば、記載がないことは、レポートを見ておらず、また、患者にレポート
の内容を説明していないことになる。こうしたことを医師が理解し、冷静に判断
ができる状況においては、レポートの見落としは起こりにくい。医療機関が行う
べき第一の対策は、こうしたことの教育を徹底することである。
(2)レポートの存在を気づかせる
しかし、現実の医療では、当該患者の急性疾患の対応に集中している状況や、
他の難しい患者の対応を平行して行っている状況であるなど、医師は余裕の無
い状況に置かれることは屡々あり、医師への注意喚起だけで問題は解決しな
い。このような問題に対する第二段目の対策として、システムにより、主治医
に未読レポートの存在に気づかせる方法が有効である。余裕の無い状況にある
医師が、遅れて到着する診断レポートを自発的に確認することは難しいもので
あるが、この機能があると、レポートの見落としの重大さを理解する医師であ
ればレポートを確認する。画像診断医、病理診断医の協力が得られ、重要所見
を含むレポートに印が付けられると、重要所見の見落としは更に起こりにくく
なる。また、レポート中の重要所見が分かりやすく表現されることで、忙しい
状況下にある医師でも、指摘された所見を見逃してしまうことなく、正しく捉
えて対応することができる。
(3)第三者による未読監査
一方、医療機関の管理者は、全ての医師が、診断レポートを確認すべきであ
ることは理解していても、現実にはレポートの確認もれが生じうることを現実
の問題として認識しておくべきである。医療の質・安全を確保するために医師
が理解しておくべきことは多くある中で、医療安全講習会等で、この問題を取
り上げたとしても、100%の医師に浸透するとは限らない。また、医師は異動が
多く、常に新人の医師が医療に参加している状況もある。また、大阪大学医学
部附属病院の調査では、予期せぬ重要所見を含むレポートの数は500件に1件の
割合であった。つまり、500件のうち499件は、見落としたとしても重大な事態
には発展しない。この頻度が、油断させる要因でもある。第三段目の対策とし
て、未読レポートを第三者が監視し、医師に対して未読のまま放置しないよう
指摘する方法が有効である。この体制下では、未読レポートを放置している医
師に個別に指導することもできる。この対策をとるためには、未読レポートを
リストアップするシステムの機能が必要となる。
(4)第三者による対応の確認
この未読監査は有効であるように見えるが、レポートの全記載内容を注意し
て読まずにレポートを見たことにする行動を誘発してしまう場合がある。こう
した行動がとられると、労力をかけて監査をする意味がなくなる。第四段目の
対策として、画像診断医、病理診断医が重要所見を含むレポートに印を付け、
第三者が、その患者に対し適切な医療がされているかをカルテレビュー等で確
認する監査の実施が有効である。この対策であれば、主治医が重要な所見を含
むレポートを見ていなくても、あるいは、見ているが内容を正しく理解してい
ない状況があったとしても、重大な状況の発生をくいとめることになる。
こうした医師に向けた対策に加え、患者に対して、検査を受けた場合にその
内容を主治医から聞くように、検査前に患者に渡す説明文書に記載し促してい
る医療機関があり、有効な対策と思われる。また、診断レポートのうち、診断
部分を患者に渡す運用をしている医療機関もある。診断レポートすべてを患者
に渡す運用を行っている医療機関もあるが、医師向けに専門用語を用いて記載
されたレポートを、手を加えずに患者に渡す運用については、患者に誤解や不
安を与える危険があることから、議論が多い。
15
○ レポートの確認不足防止の基本的対策としては、教育、レポートの存在を気づかせること、第三者による
未読監査及び第三者による対応の確認の4点が示されている。
平成30年度厚生労働科学研究費補助金(地域医療基盤開発推進研究事業)
「医療安全に資する病院情報システムの機能を普及させるための施策に関する研究」(研究代表者 松村泰志)報告書(抜粋)
3. レポート見落とし防止の基本的対策
(1)教育
レポート見落とし防止対策として、まず必要なことは、主治医の立場になる医
師が、画像診断レポートを確認することの必要性について認識することである。
主治医が注目している臓器以外の部位に、新たな悪性腫瘍などの重要所見が映し
出されている可能性、これに気づき早期に対応すれば救える患者を、レポートを
見落すことで、最悪の場合、死の転帰をとることがあることを、改めて理解する
必要がある。また、主治医が交代するタイミングでこの問題が起こりやすいこと
を理解し、その状況にある場合に、レポートの見落としがないかを確認する姿勢
があると、レポートの見落としを防ぐことができると思われる。また、画像検査
をオーダした場合、レポートを見た時に、その要約を経過記録に記載し、患者に
説明した内容も経過記録に記載するのが、診療記録記載上の基本的ルールであ
る。診療記録に記載されていないことは実施していないと見なされる。本件の場
合であれば、記載がないことは、レポートを見ておらず、また、患者にレポート
の内容を説明していないことになる。こうしたことを医師が理解し、冷静に判断
ができる状況においては、レポートの見落としは起こりにくい。医療機関が行う
べき第一の対策は、こうしたことの教育を徹底することである。
(2)レポートの存在を気づかせる
しかし、現実の医療では、当該患者の急性疾患の対応に集中している状況や、
他の難しい患者の対応を平行して行っている状況であるなど、医師は余裕の無
い状況に置かれることは屡々あり、医師への注意喚起だけで問題は解決しな
い。このような問題に対する第二段目の対策として、システムにより、主治医
に未読レポートの存在に気づかせる方法が有効である。余裕の無い状況にある
医師が、遅れて到着する診断レポートを自発的に確認することは難しいもので
あるが、この機能があると、レポートの見落としの重大さを理解する医師であ
ればレポートを確認する。画像診断医、病理診断医の協力が得られ、重要所見
を含むレポートに印が付けられると、重要所見の見落としは更に起こりにくく
なる。また、レポート中の重要所見が分かりやすく表現されることで、忙しい
状況下にある医師でも、指摘された所見を見逃してしまうことなく、正しく捉
えて対応することができる。
(3)第三者による未読監査
一方、医療機関の管理者は、全ての医師が、診断レポートを確認すべきであ
ることは理解していても、現実にはレポートの確認もれが生じうることを現実
の問題として認識しておくべきである。医療の質・安全を確保するために医師
が理解しておくべきことは多くある中で、医療安全講習会等で、この問題を取
り上げたとしても、100%の医師に浸透するとは限らない。また、医師は異動が
多く、常に新人の医師が医療に参加している状況もある。また、大阪大学医学
部附属病院の調査では、予期せぬ重要所見を含むレポートの数は500件に1件の
割合であった。つまり、500件のうち499件は、見落としたとしても重大な事態
には発展しない。この頻度が、油断させる要因でもある。第三段目の対策とし
て、未読レポートを第三者が監視し、医師に対して未読のまま放置しないよう
指摘する方法が有効である。この体制下では、未読レポートを放置している医
師に個別に指導することもできる。この対策をとるためには、未読レポートを
リストアップするシステムの機能が必要となる。
(4)第三者による対応の確認
この未読監査は有効であるように見えるが、レポートの全記載内容を注意し
て読まずにレポートを見たことにする行動を誘発してしまう場合がある。こう
した行動がとられると、労力をかけて監査をする意味がなくなる。第四段目の
対策として、画像診断医、病理診断医が重要所見を含むレポートに印を付け、
第三者が、その患者に対し適切な医療がされているかをカルテレビュー等で確
認する監査の実施が有効である。この対策であれば、主治医が重要な所見を含
むレポートを見ていなくても、あるいは、見ているが内容を正しく理解してい
ない状況があったとしても、重大な状況の発生をくいとめることになる。
こうした医師に向けた対策に加え、患者に対して、検査を受けた場合にその
内容を主治医から聞くように、検査前に患者に渡す説明文書に記載し促してい
る医療機関があり、有効な対策と思われる。また、診断レポートのうち、診断
部分を患者に渡す運用をしている医療機関もある。診断レポートすべてを患者
に渡す運用を行っている医療機関もあるが、医師向けに専門用語を用いて記載
されたレポートを、手を加えずに患者に渡す運用については、患者に誤解や不
安を与える危険があることから、議論が多い。
15