よむ、つかう、まなぶ。
【参考資料6】抗微生物薬適正使用の手引き 第三版 補遺 (8 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_45318.html |
| 出典情報 | 厚生科学審議会 感染症部会 薬剤耐性(AMR)に関する小委員会 抗微生物薬適正使用(AMS)等に関する作業部会(第6回 11/19)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
(別冊参考箇所:p.9-10)
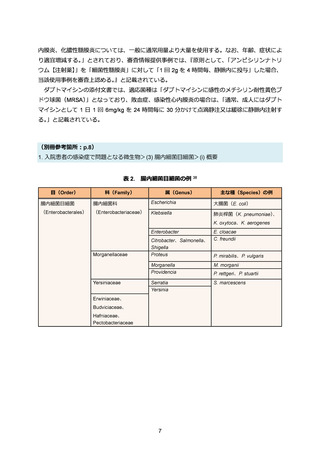
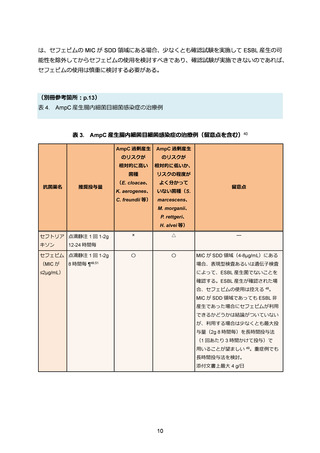
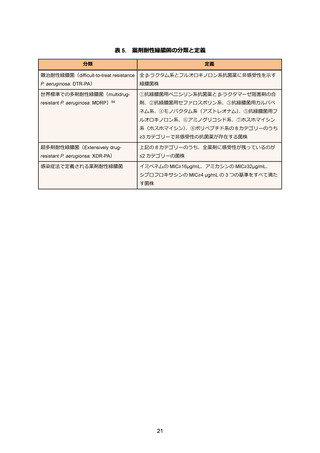
1. 入院患者の感染症で問題となる微生物>(3) 腸内細菌目細菌>(ii) ESBL(基質特異性拡張型
β-ラクタマーゼ)産生腸内細菌目細菌>治療方針
<治療薬に関する既存のエビデンス>
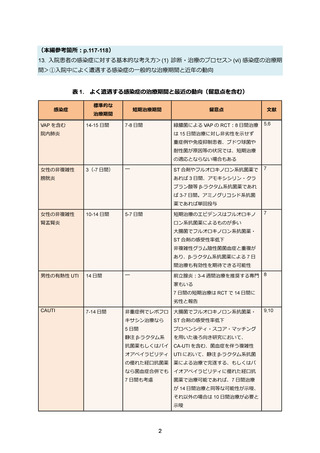
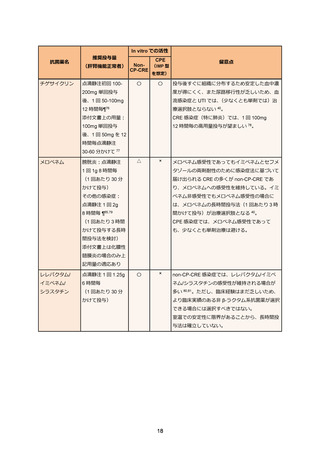
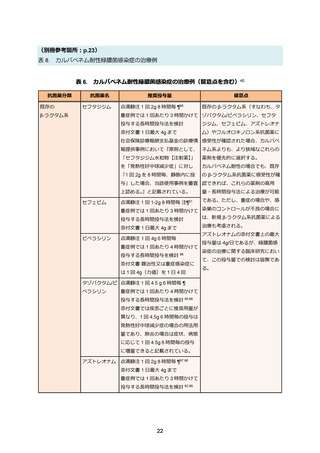
タゾバクタム/ピペラシリンは海外でのランダム化比較試験(MERINO 試験)の結果、ESBL 産
生大腸菌(n=328、86%)もしくは肺炎桿菌(n=51、13%)による血流感染症に対し、カルバペ
ネムに対する非劣性が証明されなかった 39。このため、タゾバクタム/ピペラシリンは ESBL 産生
菌の血流感染症患者については一般的に使用は推奨されない 40。しかし、MERINO 試験に含まれ
た ESBL 産生菌のうち、ESBL 以外の β-ラクタマーゼ(OXA-1)産生する株が 7 割近くに上った
ことが判明しており、これがタゾバクタム/ピペラシリンへの有効性にマイナスの影響を与えた
可能性も考察されている。日本国内の過去の検討では ESBL 産生大腸菌のうち、OXA-1 産生株の
頻度は遥かに低いとされている 41。また、MERINO 試験においても尿路由来の血流感染症のサブ
グループやタゾバクタム/ピペラシリンの MIC が 16µg/mL を超える症例を除いたサブグループ解
析ではいずれもメロペネムとの有効性(30 日致命率)の有意差は認められなかったことから 42、
既に改善傾向を示している尿路感染症やドレナージのされた肝胆道系疾患の症例等では必ずしも
全例をカルバペネム系抗菌薬に変更する必要はないが、症例ごとに慎重な判断が求められる。
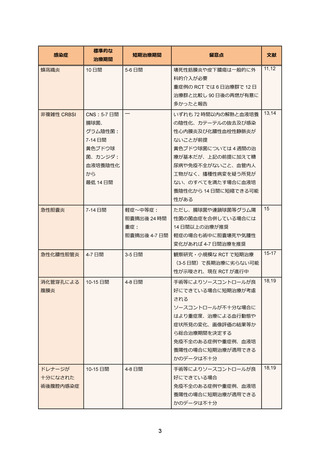
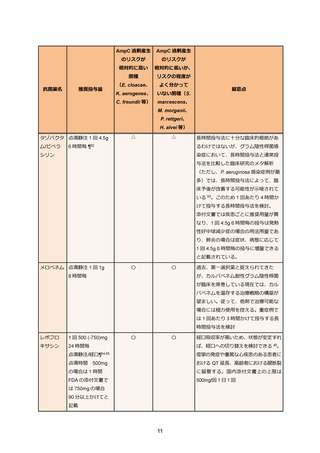
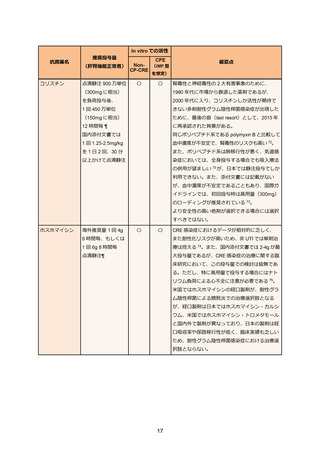
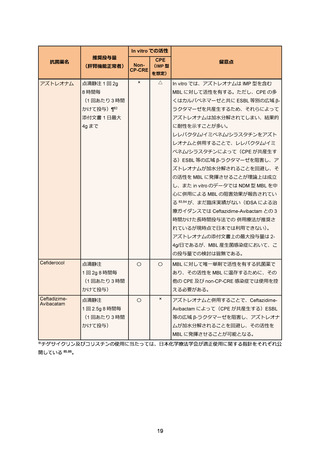
セファマイシン系やオキサセフェム系抗菌薬は ESBL 産生大腸菌に対する血流感染症に対して
過去の観察研究ではカルバペネム系抗菌薬に対する非劣性が示されている 43。しかし、血液悪性
腫瘍患者や好中球減少者は解析から除外されていることから、これらへの患者への有効性は不明
であり使用を避けるのが望ましい。特に ESBL 産生大腸菌による尿路感染症においては多施設観
察研究でも非劣性が確認されている 44。現在、ESBL 産生大腸菌による血流感染症を対象にした
セフメタゾールとカルバペネム系抗菌薬の RCT が施行中である 45。なお、大腸菌のセフメタゾ
ールの MIC が 16µg/mL 以上の場合、セフメタゾールが無効な AmpC 産生菌の頻度が増えるとい
う国内報告があり、注意を要する 46。また、大腸菌以外の ESBL 産生菌に関してはセフメタゾー
ルの臨床的有効性を示すデータはこれまでのところ乏しい。
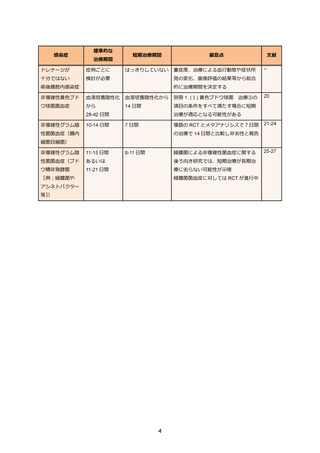
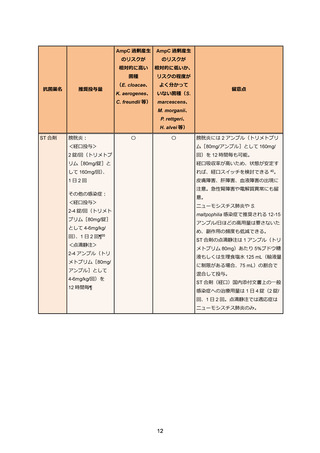
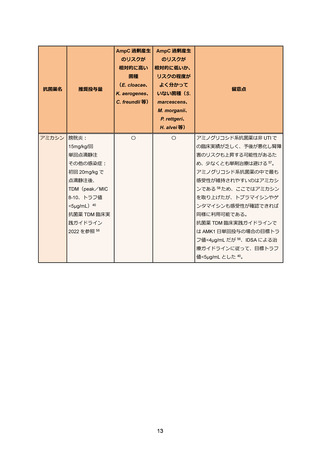
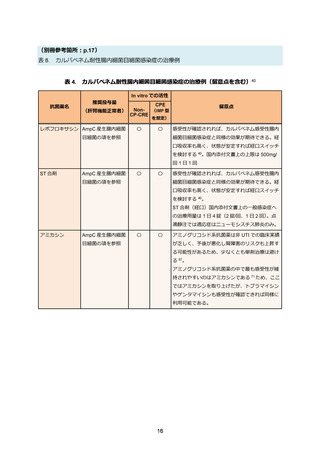
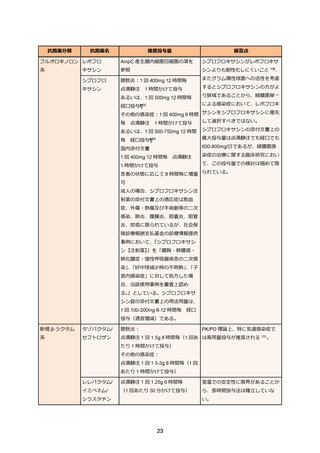
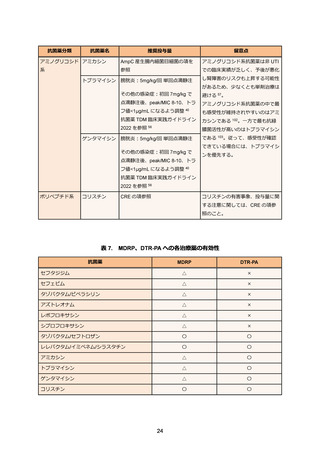
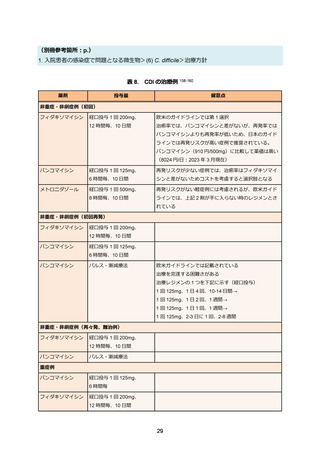
表 3. ESBL 産生腸内細菌目細菌感染症の治療例
レボフロキサシンの国内添付文書上の上限は、経口投与の場合と点滴静注の場合ともに
500mg/回 1 日 1 回となっている。ST 合剤(錠剤)の国内添付文書上の一般感染症への治療用量
は 1 日 4 錠(2 錠/回、1 日 2 回)となっている。ST 合剤の点滴静注の場合、適応症はニューモシ
スチス肺炎のみとなっている。
8
1. 入院患者の感染症で問題となる微生物>(3) 腸内細菌目細菌>(ii) ESBL(基質特異性拡張型
β-ラクタマーゼ)産生腸内細菌目細菌>治療方針
<治療薬に関する既存のエビデンス>
タゾバクタム/ピペラシリンは海外でのランダム化比較試験(MERINO 試験)の結果、ESBL 産
生大腸菌(n=328、86%)もしくは肺炎桿菌(n=51、13%)による血流感染症に対し、カルバペ
ネムに対する非劣性が証明されなかった 39。このため、タゾバクタム/ピペラシリンは ESBL 産生
菌の血流感染症患者については一般的に使用は推奨されない 40。しかし、MERINO 試験に含まれ
た ESBL 産生菌のうち、ESBL 以外の β-ラクタマーゼ(OXA-1)産生する株が 7 割近くに上った
ことが判明しており、これがタゾバクタム/ピペラシリンへの有効性にマイナスの影響を与えた
可能性も考察されている。日本国内の過去の検討では ESBL 産生大腸菌のうち、OXA-1 産生株の
頻度は遥かに低いとされている 41。また、MERINO 試験においても尿路由来の血流感染症のサブ
グループやタゾバクタム/ピペラシリンの MIC が 16µg/mL を超える症例を除いたサブグループ解
析ではいずれもメロペネムとの有効性(30 日致命率)の有意差は認められなかったことから 42、
既に改善傾向を示している尿路感染症やドレナージのされた肝胆道系疾患の症例等では必ずしも
全例をカルバペネム系抗菌薬に変更する必要はないが、症例ごとに慎重な判断が求められる。
セファマイシン系やオキサセフェム系抗菌薬は ESBL 産生大腸菌に対する血流感染症に対して
過去の観察研究ではカルバペネム系抗菌薬に対する非劣性が示されている 43。しかし、血液悪性
腫瘍患者や好中球減少者は解析から除外されていることから、これらへの患者への有効性は不明
であり使用を避けるのが望ましい。特に ESBL 産生大腸菌による尿路感染症においては多施設観
察研究でも非劣性が確認されている 44。現在、ESBL 産生大腸菌による血流感染症を対象にした
セフメタゾールとカルバペネム系抗菌薬の RCT が施行中である 45。なお、大腸菌のセフメタゾ
ールの MIC が 16µg/mL 以上の場合、セフメタゾールが無効な AmpC 産生菌の頻度が増えるとい
う国内報告があり、注意を要する 46。また、大腸菌以外の ESBL 産生菌に関してはセフメタゾー
ルの臨床的有効性を示すデータはこれまでのところ乏しい。
表 3. ESBL 産生腸内細菌目細菌感染症の治療例
レボフロキサシンの国内添付文書上の上限は、経口投与の場合と点滴静注の場合ともに
500mg/回 1 日 1 回となっている。ST 合剤(錠剤)の国内添付文書上の一般感染症への治療用量
は 1 日 4 錠(2 錠/回、1 日 2 回)となっている。ST 合剤の点滴静注の場合、適応症はニューモシ
スチス肺炎のみとなっている。
8