よむ、つかう、まなぶ。
大腸がんファクトシート2024 (5 ページ)
出典
| 公開元URL | |
| 出典情報 | 大腸がん対策を推進するための「大腸がんファクトシート」公開(3/27)《国立がん研究センター》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
要 約
第3章 大腸がんのリスク
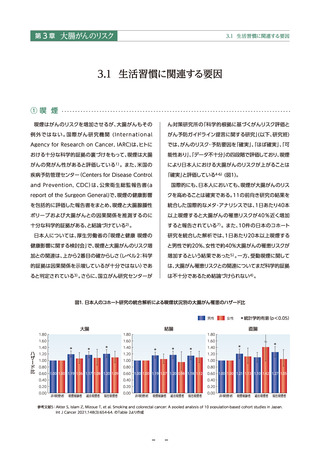
● 喫煙は、「科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究」においても、大腸がんの「確
実」なリスク因子とされている。
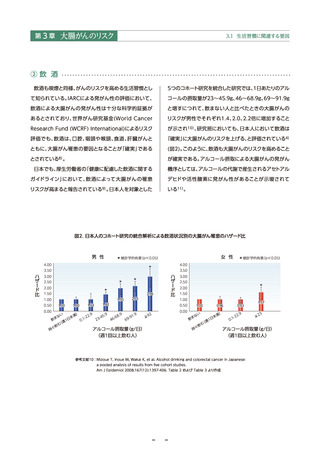
● 飲酒も同様に大腸がんの「確実」なリスク因子であり、アルコールの代謝で産生されるアセトアルデヒドや活性酸素に発
がん性があることが示唆されている。
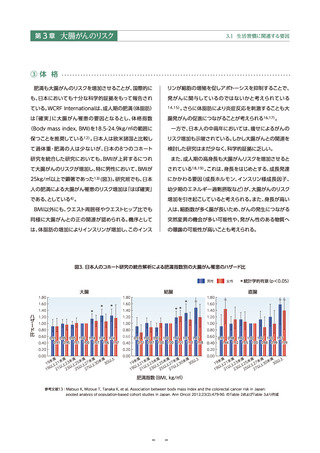
● 肥満および高身長による大腸がんのリスク増加は「ほぼ確実」とされている。
● 国際的には、加工肉、赤肉が大腸がんのリスク要因と考えられており、全粒穀類、食物繊維、乳製品、カルシウムサプリメ
ントなどがリスクを下げる食品とされているが、日本人におけるデータは限定的である。
● 中等度から強度の身体活動が、大腸(結腸)がんのリスクを下げることは「ほぼ確実」とされている。
● 生活習慣の改善(たばこを吸わない、飲酒をしない、適度な体重を保つ、運動する)により、結腸がんの約31%、直腸が
んの約25%が予防可能だったと推計されている。
第4章 大腸がん検診
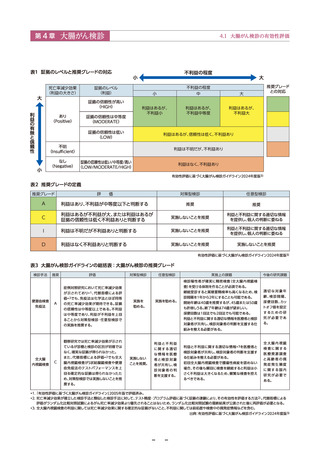
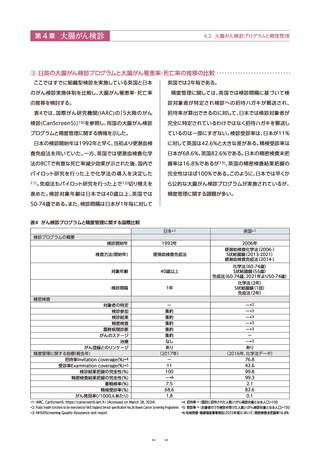
● 日本の対策型検診として、40歳以上を対象に年1回の便潜血検査免疫法2日法が用いられている
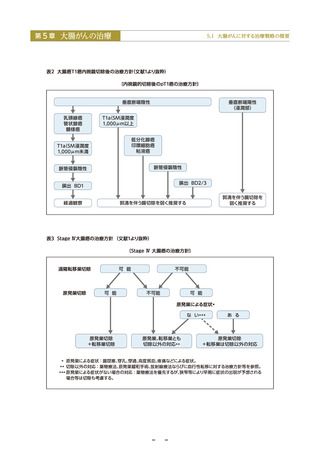
● 「有効性評価に基づく大腸がん検診ガイドライン2024年度版」では、便潜血検査免疫法の対策型・任意型検診での実施
を推奨している(グレードA)。
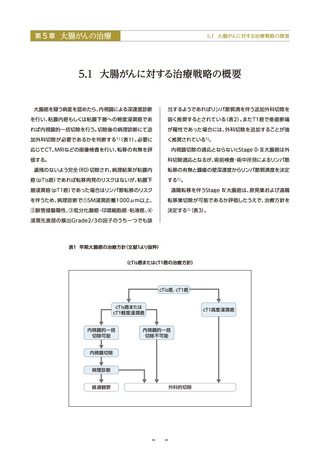
● 全大腸内視鏡検査は、死亡率減少効果はあるが証拠の信頼性が低く不利益も大きいため、対策型検診としての実施は
推奨されていない(グレードC)。
● 全大腸内視鏡検査は、大腸がん診療においては最も精度が高い必須の検査であり、前がん病変の予防的切除ができる
というメリットもある。
● 日本では検診プログラムが統一されておらず、対策型検診として市区町村が実施主体となる住民検診、健康保険組合
や事業主が実施主体となる職域検診、任意型検診として人間ドックがそれぞれ行われている。
● 日本では早くから公的な大腸がん検診プログラムが実施されているが、検診対象者の特定や精度管理に関する課題が
多い。
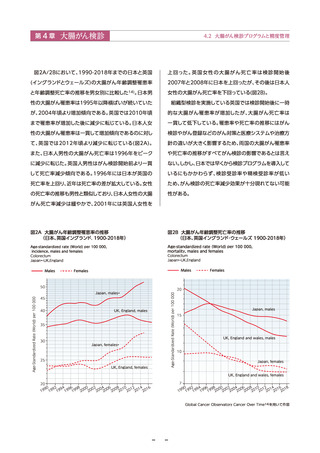
● 組織型検診を導入している英国では、検診開始後に一時的に大腸がん罹患率が増加したが、大腸がん死亡率は一貫し
て低下している。
● 職域検診には明確な法的根拠はなく、福利厚生の一環と考えられていることも多いため、有効性評価が定まっていない
検査法が使用されていたり、精度管理が不十分といった課題がある。
ー4ー
第3章 大腸がんのリスク
● 喫煙は、「科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究」においても、大腸がんの「確
実」なリスク因子とされている。
● 飲酒も同様に大腸がんの「確実」なリスク因子であり、アルコールの代謝で産生されるアセトアルデヒドや活性酸素に発
がん性があることが示唆されている。
● 肥満および高身長による大腸がんのリスク増加は「ほぼ確実」とされている。
● 国際的には、加工肉、赤肉が大腸がんのリスク要因と考えられており、全粒穀類、食物繊維、乳製品、カルシウムサプリメ
ントなどがリスクを下げる食品とされているが、日本人におけるデータは限定的である。
● 中等度から強度の身体活動が、大腸(結腸)がんのリスクを下げることは「ほぼ確実」とされている。
● 生活習慣の改善(たばこを吸わない、飲酒をしない、適度な体重を保つ、運動する)により、結腸がんの約31%、直腸が
んの約25%が予防可能だったと推計されている。
第4章 大腸がん検診
● 日本の対策型検診として、40歳以上を対象に年1回の便潜血検査免疫法2日法が用いられている
● 「有効性評価に基づく大腸がん検診ガイドライン2024年度版」では、便潜血検査免疫法の対策型・任意型検診での実施
を推奨している(グレードA)。
● 全大腸内視鏡検査は、死亡率減少効果はあるが証拠の信頼性が低く不利益も大きいため、対策型検診としての実施は
推奨されていない(グレードC)。
● 全大腸内視鏡検査は、大腸がん診療においては最も精度が高い必須の検査であり、前がん病変の予防的切除ができる
というメリットもある。
● 日本では検診プログラムが統一されておらず、対策型検診として市区町村が実施主体となる住民検診、健康保険組合
や事業主が実施主体となる職域検診、任意型検診として人間ドックがそれぞれ行われている。
● 日本では早くから公的な大腸がん検診プログラムが実施されているが、検診対象者の特定や精度管理に関する課題が
多い。
● 組織型検診を導入している英国では、検診開始後に一時的に大腸がん罹患率が増加したが、大腸がん死亡率は一貫し
て低下している。
● 職域検診には明確な法的根拠はなく、福利厚生の一環と考えられていることも多いため、有効性評価が定まっていない
検査法が使用されていたり、精度管理が不十分といった課題がある。
ー4ー