よむ、つかう、まなぶ。
参考資料4 有効性評価に基づく子宮頸がん検診ガイドライン更新版2020年3月31日 (16 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_25869.html |
| 出典情報 | がん検診のあり方に関する検討会(第35回 5/25)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
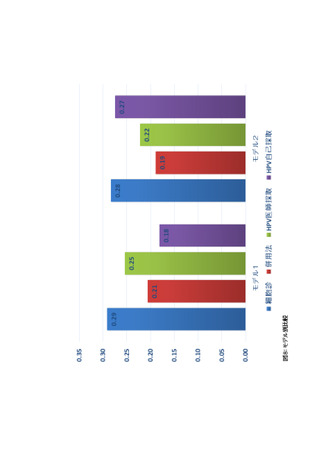
分析でもこれらの結果は、4 モデル中 3 モデルで同様であった。インドの研究を追加した場合、平
均効果として 28%の浸潤がん減少効果が認められたが、信用区間は依然として1を含んでおり強
い証拠はなかったが、感度分析では、4 モデル中 2 モデルで、信用区間は null 値(=1)を含ま
ず、HPV 検査を含むスクリーニング検査が細胞診単独法を上回る弱い効果が示された(図 2)。信
用区間上限が1を下回った 2 モデルの事後的な逐次解析の結果からは、ランダム誤差の可能性は
否定されたが、サンプル数が少ないあるいは追跡期間が短いことからのパワー不足の可能性が示
唆された。ただしこの 2 つのモデルは主解析ではないので、判断根拠としては控えめに扱う必要が
ある。
HPV 検査単独法による検診に限定すると、2 件の無作為化比較試験(NTCC 第 2 相
8) 、
Finnish trial12))から得られた結果では、HR=0.86 と点推定値は HPV 検査単独法がわずかに優
越であったが、信用区間は広く、どちらがより優れるという証拠は得られなかった(図 3)。
同様に、併用法を採用した 4 件の無作為化比較試験に限定すると、併用群の平均 43%の浸潤
がん減少効果が認められたが、強い証拠ではなかった(HR=0.57[95%CrI: 0.27―1.11]; I2=30%)。
インドの無作為化比較試験
14) を含めた
5 件で解析しても同様であった(HR=0.82[95%CrI:
0.48―1.42]; I2=39%)(図 4)。
HPV 検査単独法と併用法を直接比較した無作為化比較試験はなく、両者の比較効果はネット
ワーク・メタアナリシスから得られる間接比較から推定した。点推定値としては併用法が平均 32%の
浸潤がん減少効果が認められたが、信用区間は広く、どちらがより優れるという証拠は得られなか
った(HR=0.68 [95%CrI: 0.23―1.76])。
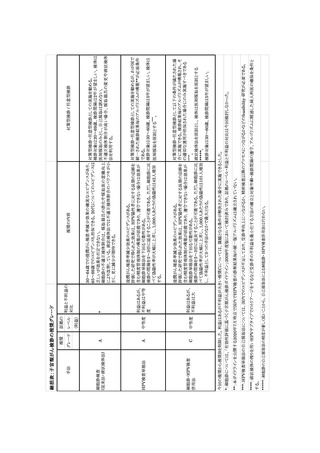
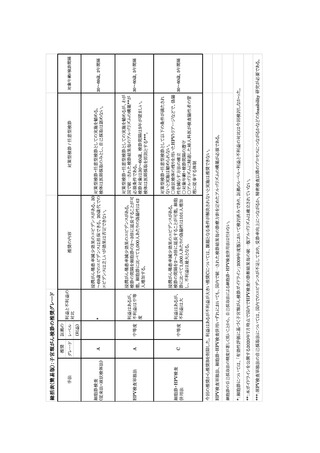
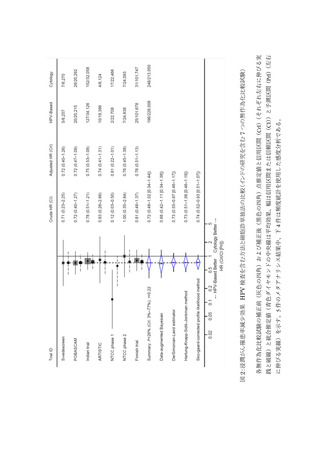
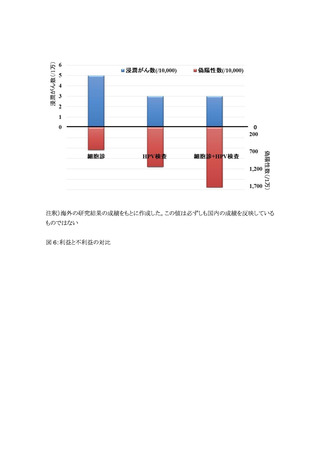
表 4 に、細胞診単独法と比較した浸潤がん罹患率減少に関するまとめを示した。HPV 検査単
独法では、研究数 2 件、対象数 252,156 人、研究の質 High、一貫性 Low、一般化 High であっ
た。細胞診に対する相対リスクは 0.86 (95%CrI: 0.38―2.00)、絶対イベント数のリスク差は 16 人
減少(/1,000,000 人年)であった。臨床的に細胞診相当あるいはそれ以上の可能性があることから、
浸潤がん罹患率減少効果のエビデンスレベルは MODERATE と判断した。細胞診・HPV 検査併
用法では、研究数 4 件、対象数 122,718 人、研究の質 High、一貫性 Low、一般化 High であっ
た。細胞診に対する相対リスクは 0.57 (95%CrI: 0.27―1.11)、絶対イベント数のリスク差は 48 人
減少(/1,000,000 人年)であった。
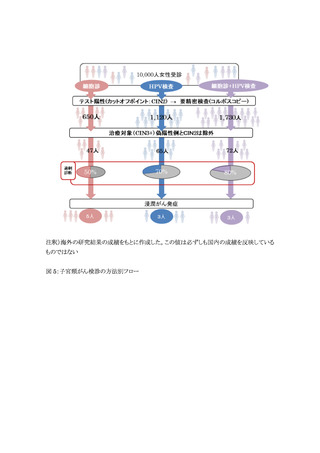
2. HPV 検査を用いた検診方法による子宮頸部上皮内病変(CIN)の追加的検出効
果
子宮頸がん検診のアウトカム指標としては、子宮頸がん死亡率(表 3:アウトカムのレベル・ランク
1)、浸潤がん罹患率(同ランク 3)が絶対指標として用いられる 4)。しかし、先進国における子宮頸が
ん罹患率は高くないことから、代替指標として前がん病変である CIN3 あるいは CIN2 を含んだ指
標(同ランク 4―5)が中間アウトカムとして評価されている。前がん病変である CIN3 と浸潤がん罹患
率が減少すること(同ランク 4)が、最終結果である子宮頸がん死亡率を減少させる可能性を示唆す
るという考えから、HPV 検査の評価にしばしば用いられている。しかし追跡期間が短いと CIN3 と
均効果として 28%の浸潤がん減少効果が認められたが、信用区間は依然として1を含んでおり強
い証拠はなかったが、感度分析では、4 モデル中 2 モデルで、信用区間は null 値(=1)を含ま
ず、HPV 検査を含むスクリーニング検査が細胞診単独法を上回る弱い効果が示された(図 2)。信
用区間上限が1を下回った 2 モデルの事後的な逐次解析の結果からは、ランダム誤差の可能性は
否定されたが、サンプル数が少ないあるいは追跡期間が短いことからのパワー不足の可能性が示
唆された。ただしこの 2 つのモデルは主解析ではないので、判断根拠としては控えめに扱う必要が
ある。
HPV 検査単独法による検診に限定すると、2 件の無作為化比較試験(NTCC 第 2 相
8) 、
Finnish trial12))から得られた結果では、HR=0.86 と点推定値は HPV 検査単独法がわずかに優
越であったが、信用区間は広く、どちらがより優れるという証拠は得られなかった(図 3)。
同様に、併用法を採用した 4 件の無作為化比較試験に限定すると、併用群の平均 43%の浸潤
がん減少効果が認められたが、強い証拠ではなかった(HR=0.57[95%CrI: 0.27―1.11]; I2=30%)。
インドの無作為化比較試験
14) を含めた
5 件で解析しても同様であった(HR=0.82[95%CrI:
0.48―1.42]; I2=39%)(図 4)。
HPV 検査単独法と併用法を直接比較した無作為化比較試験はなく、両者の比較効果はネット
ワーク・メタアナリシスから得られる間接比較から推定した。点推定値としては併用法が平均 32%の
浸潤がん減少効果が認められたが、信用区間は広く、どちらがより優れるという証拠は得られなか
った(HR=0.68 [95%CrI: 0.23―1.76])。
表 4 に、細胞診単独法と比較した浸潤がん罹患率減少に関するまとめを示した。HPV 検査単
独法では、研究数 2 件、対象数 252,156 人、研究の質 High、一貫性 Low、一般化 High であっ
た。細胞診に対する相対リスクは 0.86 (95%CrI: 0.38―2.00)、絶対イベント数のリスク差は 16 人
減少(/1,000,000 人年)であった。臨床的に細胞診相当あるいはそれ以上の可能性があることから、
浸潤がん罹患率減少効果のエビデンスレベルは MODERATE と判断した。細胞診・HPV 検査併
用法では、研究数 4 件、対象数 122,718 人、研究の質 High、一貫性 Low、一般化 High であっ
た。細胞診に対する相対リスクは 0.57 (95%CrI: 0.27―1.11)、絶対イベント数のリスク差は 48 人
減少(/1,000,000 人年)であった。
2. HPV 検査を用いた検診方法による子宮頸部上皮内病変(CIN)の追加的検出効
果
子宮頸がん検診のアウトカム指標としては、子宮頸がん死亡率(表 3:アウトカムのレベル・ランク
1)、浸潤がん罹患率(同ランク 3)が絶対指標として用いられる 4)。しかし、先進国における子宮頸が
ん罹患率は高くないことから、代替指標として前がん病変である CIN3 あるいは CIN2 を含んだ指
標(同ランク 4―5)が中間アウトカムとして評価されている。前がん病変である CIN3 と浸潤がん罹患
率が減少すること(同ランク 4)が、最終結果である子宮頸がん死亡率を減少させる可能性を示唆す
るという考えから、HPV 検査の評価にしばしば用いられている。しかし追跡期間が短いと CIN3 と