よむ、つかう、まなぶ。
参考資料4 有効性評価に基づく子宮頸がん検診ガイドライン更新版2020年3月31日 (41 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_25869.html |
| 出典情報 | がん検診のあり方に関する検討会(第35回 5/25)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
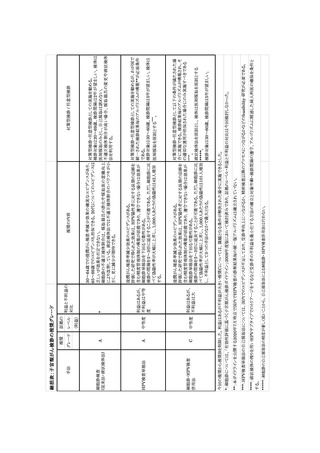
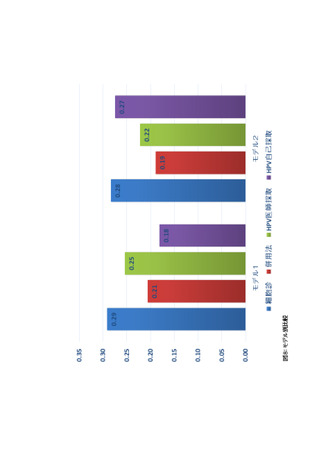
XVI. 研究への提言
本ガイドラインでは、子宮頸がん検診の各手法について、科学的根拠に基づく推奨を示した。
現時点でのエビデンスとしては、エビデンスレポートや本ガイドラインにまとめた限りであるが、ここ
で採用した研究のほとんどは、国外で行われた研究に基づいたものであり、わが国で行われた研
究は極めて乏しい。革新的がん医療実用化研究事業「子宮頸がん検診における細胞診と HPV 検
査併用の有用性に関する研究」や、「一般住民を対象とした子宮頸がん検診における液状化検体
細胞診と HPV DNA 検査との併用法の有用性を評価する前向き無作為化比較研究(CITRUS)」
の成果が待たれるところではある。
本ガイドラインでは、最終的に細胞診単独法と HPV 検査単独法の実施を推奨した。HPV 検査
単独法は、オーストラリア、オランダ、イギリスなどで national screening program として採用され
ているが、今回評価した 2 つの無作為化比較試験でも 2 ラウンド目の検診の結果を集計した時点
で研究が終了しており、その後の追跡はごく一部でしか行われていない。このため検診の効果は
過小評価されている可能性がある。コホート研究の形式で 2 ラウンド目以降を含めた長期の追跡を
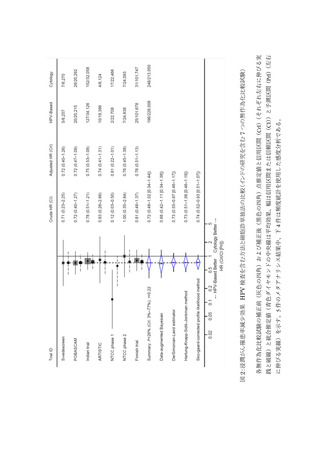
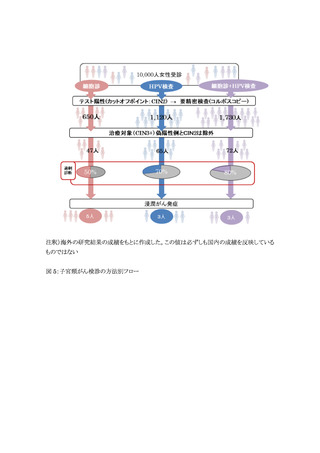
行い、浸潤がん罹患と CIN3+罹患を把握し、併せて 2 回連続陰性者のその後のリスクについても
検証が必要である。
本ガイドラインでは、検診の対象年齢や受診間隔について症例対照研究を参照し検討した。し
かし年齢の下限や上限に関する研究は未だ乏しく、断定的とは言い難い部分がある。諸外国では
数理統計モデルを用いた研究により、疫学研究の実行しにくい課題を検討している。わが国でも
子宮頸がん検診に関するモデル研究を行い、どの年齢層にはどのような検診手法および検診間
隔が妥当かを検証する必要がある。
また、自己採取 HPV 検査については、今までの検診受診機会を活用せず未受診を続けてきた
者に限定した利用、あるいは医療資源の乏しい地域での利用として候補にあがるものの、今回自
己採取 HPV 検査として評価した研究には、前述したように精密検査受診の有無についての記載
がない。便潜血検査キット同様、自分で採取できる検査キットの配付は、検査提出率自体の向上
は期待できるが、検査結果に応じて正しく医療機関を受診するかどうかは、定かではない。検診を
受診しない理由が医療機関への抵抗感なのであれば、精密検査受診につながらない可能性があ
る。自己採取法による要精検者の精密検査受診が確保されるかどうかの検証が不可欠である。
HPV 検査を含む検診を導入するにあたっては、検査結果毎のアルゴリズムの作成が必須となる
が、特に細胞診・HPV 検査併用法では、検診結果が 6 通りのパターンとなり、その後のマネジメン
トに負荷がかかることが懸念される。諸外国のアルゴリズムにおいても、HPV 検査陽性かつ細胞診
陰性の場合は、12 か月毎のフォローアップという場合が多いが、このフォローアップが適切に行わ
れないと、HPV 検査による上乗せ効果は表れず、結果として従来の細胞診単独法による検診と同
等あるいはより効果が低下する懸念がある。HPV 検査単独法で細胞診トリアージが行われた場合
でも同様に HPV 検査陽性・細胞診陰性者のフォローアップの問題が懸念される。アルゴリズムの
開発とともに、実臨床の現場でそのアルゴリズムが適切に遵守されるか?、またフォローアップの対
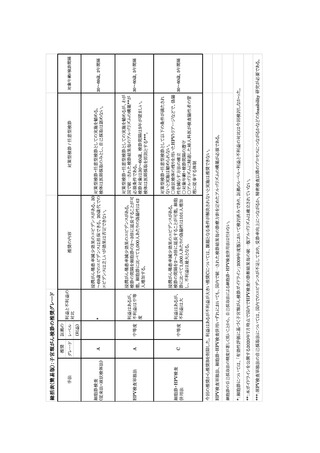
本ガイドラインでは、子宮頸がん検診の各手法について、科学的根拠に基づく推奨を示した。
現時点でのエビデンスとしては、エビデンスレポートや本ガイドラインにまとめた限りであるが、ここ
で採用した研究のほとんどは、国外で行われた研究に基づいたものであり、わが国で行われた研
究は極めて乏しい。革新的がん医療実用化研究事業「子宮頸がん検診における細胞診と HPV 検
査併用の有用性に関する研究」や、「一般住民を対象とした子宮頸がん検診における液状化検体
細胞診と HPV DNA 検査との併用法の有用性を評価する前向き無作為化比較研究(CITRUS)」
の成果が待たれるところではある。
本ガイドラインでは、最終的に細胞診単独法と HPV 検査単独法の実施を推奨した。HPV 検査
単独法は、オーストラリア、オランダ、イギリスなどで national screening program として採用され
ているが、今回評価した 2 つの無作為化比較試験でも 2 ラウンド目の検診の結果を集計した時点
で研究が終了しており、その後の追跡はごく一部でしか行われていない。このため検診の効果は
過小評価されている可能性がある。コホート研究の形式で 2 ラウンド目以降を含めた長期の追跡を
行い、浸潤がん罹患と CIN3+罹患を把握し、併せて 2 回連続陰性者のその後のリスクについても
検証が必要である。
本ガイドラインでは、検診の対象年齢や受診間隔について症例対照研究を参照し検討した。し
かし年齢の下限や上限に関する研究は未だ乏しく、断定的とは言い難い部分がある。諸外国では
数理統計モデルを用いた研究により、疫学研究の実行しにくい課題を検討している。わが国でも
子宮頸がん検診に関するモデル研究を行い、どの年齢層にはどのような検診手法および検診間
隔が妥当かを検証する必要がある。
また、自己採取 HPV 検査については、今までの検診受診機会を活用せず未受診を続けてきた
者に限定した利用、あるいは医療資源の乏しい地域での利用として候補にあがるものの、今回自
己採取 HPV 検査として評価した研究には、前述したように精密検査受診の有無についての記載
がない。便潜血検査キット同様、自分で採取できる検査キットの配付は、検査提出率自体の向上
は期待できるが、検査結果に応じて正しく医療機関を受診するかどうかは、定かではない。検診を
受診しない理由が医療機関への抵抗感なのであれば、精密検査受診につながらない可能性があ
る。自己採取法による要精検者の精密検査受診が確保されるかどうかの検証が不可欠である。
HPV 検査を含む検診を導入するにあたっては、検査結果毎のアルゴリズムの作成が必須となる
が、特に細胞診・HPV 検査併用法では、検診結果が 6 通りのパターンとなり、その後のマネジメン
トに負荷がかかることが懸念される。諸外国のアルゴリズムにおいても、HPV 検査陽性かつ細胞診
陰性の場合は、12 か月毎のフォローアップという場合が多いが、このフォローアップが適切に行わ
れないと、HPV 検査による上乗せ効果は表れず、結果として従来の細胞診単独法による検診と同
等あるいはより効果が低下する懸念がある。HPV 検査単独法で細胞診トリアージが行われた場合
でも同様に HPV 検査陽性・細胞診陰性者のフォローアップの問題が懸念される。アルゴリズムの
開発とともに、実臨床の現場でそのアルゴリズムが適切に遵守されるか?、またフォローアップの対