参考資料1-7 浜口班の議論における参考資料(令和3年10月25日開催)(令和3年度第6回安全技術調査会参考資料1-2) (184 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_27504.html |
| 出典情報 | 薬事・食品衛生審議会 薬事分科会血液事業部会安全技術調査会(令和4年度第2回 8/23)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
e. 出血性梗塞、点状出血、皮下出血など出血傾向を伴う場合もある。
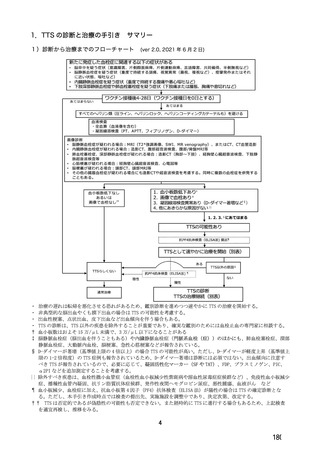
*
臨床所見で TTS を疑った場合、すべてのヘパリン類、ヘパリンコーティングカテーテル(圧ライン
やヘパリンロックも)を避ける。
2)検査
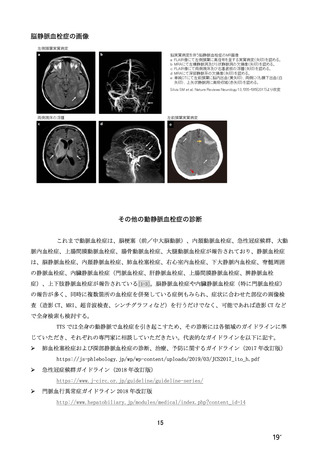
a. 画像診断:症状に合わせた血栓症の診断に必要な画像検査を選択する。
- 脳静脈血栓症が疑われる場合:MRI T2*強調画像や SWI、MR venography、または CT および CT 血
管造影(静脈相を含む)を行う。また、非典型的な脳出血やくも膜下出血の場合は TTS の可能性
を考慮する。
- 内臓静脈血栓症が疑われる場合:造影CT、腹部超音波検査、腹部/骨盤MRI等
- 肺血栓塞栓症、深部静脈血栓症が疑われる場合:造影CT(胸部〜下肢)、経胸壁心超音波検査、
下肢静脈超音波検査等
- 心筋梗塞が疑われる場合:経胸壁心臓超音波検査、心電図等
- 脳梗塞が疑われる場合:頭部 CT、頭部 MRI 等
その他の臓器血栓症が疑われる場合にも造影 CT や超音波検査を用いた検査を実施することを考慮す
る。同時に複数箇所の血栓症を併発する症例や無症候性の内臓静脈血栓症も報告されており、頭部
〜下肢までの造影 CT や腹部超音波検査なども必要であれば考慮する。
b. 全血算(血液像を含む):血小板数の確認は必須である。
各施設の基準値未満(およそ 15 万/μL)で、3 万/μL 以下の著明な血小板減少をきたすことがある
[2-3]。TTS では破砕赤血球は特徴的な所見ではないため、血液像での破砕赤血球の有無は診断の一
助となる。しかし、一例のみ血栓性微小血管症を併発した TTS の報告があるため、診断には注意を
払う必要がある[7,18]。
c. 凝固線溶検査:PT、APTT、フィブリノゲン、D-ダイマーを測定する。
D-ダイマーが著増(基準値上限の 4 倍以上)している場合、TTS の可能性が高い[6]。また、播種性
血管内凝固(DIC)を合併し、出血傾向を呈する TTS(PT 延長、フィブリノゲン低下)が報告されて
いる[2-3]ので、必要に応じて凝固活性化マーカー(SF や TAT)、FDP、AT、プラスミノゲン、PIC、
α2 PI などの追加測定を考慮する。
d. 抗血小板第 4 因子抗体(ELISA 法)[保険未収載]:臨床症状(血栓症、血小板減少)に加えて、
本検査が陽性の場合、TTS の確定診断となる。
ELISA 法による測定は本手引き作成時点では、保険収載されておらず、国内で測定はできない。
ELISA 法の実施施設を調整中であり、決定次第、改定する。現在、国内で施行可能な抗血小板第 4
因子/ヘパリン複合体抗体(いわゆる HIT 抗体)はラテックス凝集法(LIA)または化学発光免疫測
定法(CLIA)であるが、TTS での感度は LIA 0.0% CLIA 5.9%と偽陰性になることが報告されている
ので測定しないことを推奨する[3-4,19]。
8
184