よむ、つかう、まなぶ。
別紙1○先進医療Bに係る新規技術の科学的評価等について (81 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000205617_00069.html |
| 出典情報 | 先進医療会議(第131回 4/10)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
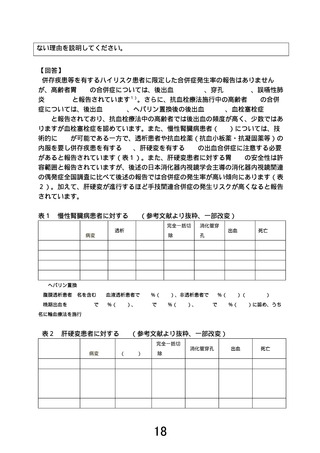
の基準を概ね満たし、内視鏡的切除の合併症リスクの上昇を支持するものである(2.2.1 内視鏡的切除
の合併症を参照)
。75 歳以上の食道 ESD に関する我が国の後方視的検討においても、CCI≧2 が術後
死 亡 に 関 連 す る 唯 一 の リ ス ク 因 子 と し て 報 告 さ れ て い る (hazard ratio 7.92, 95%CI:3.42–18.3,
p<0.001)15)。他方、CCI スコアが低い超高齢患者に対する ESD は、癌関連症状による癌死リスクの低
減に寄与する可能性がある。内視鏡的治療では CCI と生命予後に関する報告が散見されるが、術後合
併症や治療関連死亡に関する報告は限定的である。食道癌手術に関しては、スウェーデンや米国のレジ
ストリ研究から CCI≧2 以上で術後合併症が上昇することが報告され、特に肺疾患、心疾患、糖尿病、
脳血管疾患、認知症、片麻痺を有する患者の術後合併症リスクの上昇が報告されている。27)
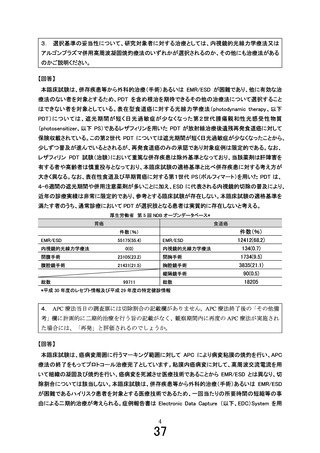
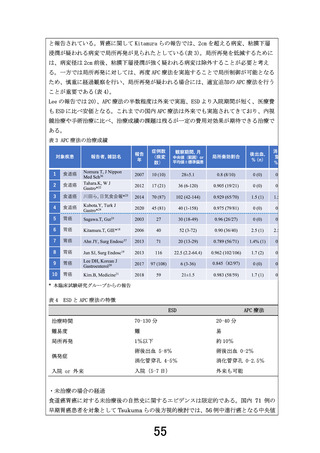
表 5.CCI※スコアと在院死亡率(%)
日本 (2008)
0
2.6
1
4.6
2
6.9
CCI スコア
3
9.9
4
13.4
5
17.8
≧6
20.0
引用論文 30 より一部改変
※
CCI に含まれる併存疾患(8.1.1 研究対象者背景情報を参照)
:心筋梗塞、うっ血性心不全(労作時呼吸困難、夜間呼
吸苦、薬物療法に反応した例)、末梢血管疾患(間欠性跛行、バイパス術後、壊疽、未治療の胸腹部大動脈瘤(6 cm
以上)を含む、脳血管障害(後遺症のほぼない脳血管障害既往、一過性脳虚血発作)、認知症、慢性肺疾患(軽労作で
呼吸困難を生じるもの)、膠原病(全身性エリテマトーデス、多発性筋炎、混合性結合組織病、リウマチ性多発筋痛
症、中等度以上の関節リウマチ)、消化性潰瘍、軽度肝疾患(門脈圧亢進を伴わない軽度の肝硬変、慢性肝炎)、糖尿
病(3 大合併症なし、食事療法のみは除く)、片麻痺(対麻痺も含む。脳血管障害に起因していなくても可)、中等度
-高度腎機能障害(Cre≧3mg/dℓ、透析中、腎移植後、尿毒症)、糖尿病(3 大合併症のいずれかあり、糖尿病性ケトア
シドーシスや糖尿病性昏睡での入院歴)、固形癌(過去 5 年間に明らかに転移なし)、白血病(急性白血病、慢性白血
病、真性赤血球増加症)、リンパ腫(リンパ肉腫、マクログロブリン血症、骨髄腫含む)、中等度-高度肝機能障害(門
脈圧亢進を伴う肝硬変)、転移性固形腫瘍、後天性免疫不全症候群(AIDS)/ヒト免疫不全ウイルス(HIV)
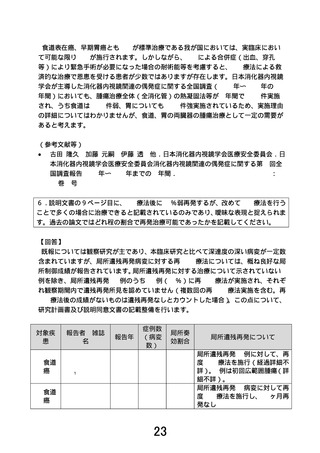
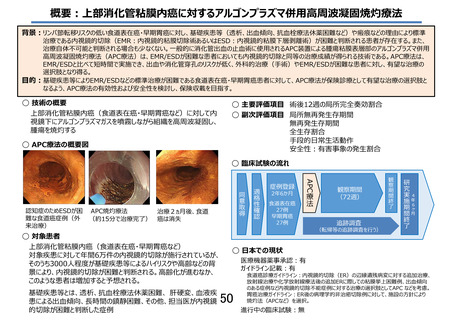
遠隔転移やリンパ節転移リスクの低い肉眼的食道粘膜内癌に対しては内視鏡的切除(EMR/ESD)が
標準治療であるが、透析患者や肝硬変等による出血傾向を有する患者、抗血栓療法の休薬困難などの場
合には、術後合併症を引き起こすリスクが高いことから内視鏡的切除が敬遠されることがある。このよ
うな患者に対する外科的切除はさらに術後合併症のリスクが上昇し、術後後遺症によって QOL の低下
が起こる可能性が高い。抗凝固薬服用患者(国内推定 150 万人以上)や抗血小板薬服用者(国内推定
600 万人以上)では、癌進行による消化管出血により休薬しなければならない病態となり、休薬に係る
血栓塞栓性合併症といった不利益が生じる場合がある。食道癌診療ガイドライン 11)においても内視鏡
的切除が困難な場合における APC 療法が選択肢として示され、一定の安全性や有効性が報告されてい
る 1)。本試験では、標準治療である内視鏡的切除のリスクが高い食道表在癌を対象に、APC 療法の局
所有効性と安全性を検証する多施設共同非盲検単群臨床試験を先進医療 B にて実施する。
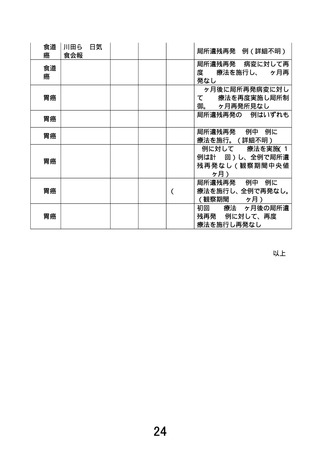
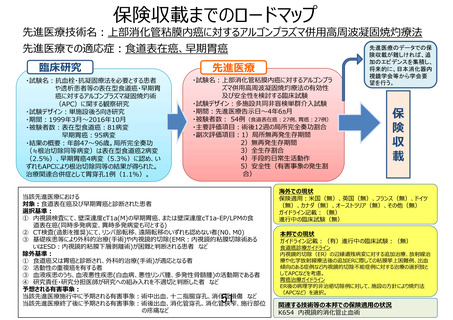
・本臨床研究の意義
EMR/ESD 適応の食道表在癌であっても、高齢化が進む我が国において、年齢や併存疾患等により
EMR/ESD が不耐の症例が増加することが考えられる。治療の侵襲性と治療成績のバランスを踏まえ、
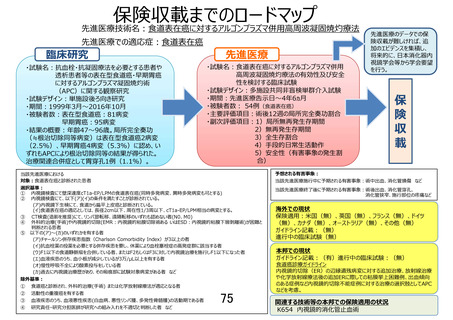
APC 療法のような治療の需要が高まる可能性がある。しかしながら、APC 療法に係る手技は、現在、
診療報酬として評価されていないのが現状である。これまで日本消化器内視鏡学会が中心となり診療
報酬要望を行ってきたが、十分なエビデンスがないとの理由から認められなかった経緯がある。高齢化
が進む我が国においては、併存疾患等により EMR/ESD が困難な症例が増加すると予想され、手術と
81
の合併症を参照)
。75 歳以上の食道 ESD に関する我が国の後方視的検討においても、CCI≧2 が術後
死 亡 に 関 連 す る 唯 一 の リ ス ク 因 子 と し て 報 告 さ れ て い る (hazard ratio 7.92, 95%CI:3.42–18.3,
p<0.001)15)。他方、CCI スコアが低い超高齢患者に対する ESD は、癌関連症状による癌死リスクの低
減に寄与する可能性がある。内視鏡的治療では CCI と生命予後に関する報告が散見されるが、術後合
併症や治療関連死亡に関する報告は限定的である。食道癌手術に関しては、スウェーデンや米国のレジ
ストリ研究から CCI≧2 以上で術後合併症が上昇することが報告され、特に肺疾患、心疾患、糖尿病、
脳血管疾患、認知症、片麻痺を有する患者の術後合併症リスクの上昇が報告されている。27)
表 5.CCI※スコアと在院死亡率(%)
日本 (2008)
0
2.6
1
4.6
2
6.9
CCI スコア
3
9.9
4
13.4
5
17.8
≧6
20.0
引用論文 30 より一部改変
※
CCI に含まれる併存疾患(8.1.1 研究対象者背景情報を参照)
:心筋梗塞、うっ血性心不全(労作時呼吸困難、夜間呼
吸苦、薬物療法に反応した例)、末梢血管疾患(間欠性跛行、バイパス術後、壊疽、未治療の胸腹部大動脈瘤(6 cm
以上)を含む、脳血管障害(後遺症のほぼない脳血管障害既往、一過性脳虚血発作)、認知症、慢性肺疾患(軽労作で
呼吸困難を生じるもの)、膠原病(全身性エリテマトーデス、多発性筋炎、混合性結合組織病、リウマチ性多発筋痛
症、中等度以上の関節リウマチ)、消化性潰瘍、軽度肝疾患(門脈圧亢進を伴わない軽度の肝硬変、慢性肝炎)、糖尿
病(3 大合併症なし、食事療法のみは除く)、片麻痺(対麻痺も含む。脳血管障害に起因していなくても可)、中等度
-高度腎機能障害(Cre≧3mg/dℓ、透析中、腎移植後、尿毒症)、糖尿病(3 大合併症のいずれかあり、糖尿病性ケトア
シドーシスや糖尿病性昏睡での入院歴)、固形癌(過去 5 年間に明らかに転移なし)、白血病(急性白血病、慢性白血
病、真性赤血球増加症)、リンパ腫(リンパ肉腫、マクログロブリン血症、骨髄腫含む)、中等度-高度肝機能障害(門
脈圧亢進を伴う肝硬変)、転移性固形腫瘍、後天性免疫不全症候群(AIDS)/ヒト免疫不全ウイルス(HIV)
遠隔転移やリンパ節転移リスクの低い肉眼的食道粘膜内癌に対しては内視鏡的切除(EMR/ESD)が
標準治療であるが、透析患者や肝硬変等による出血傾向を有する患者、抗血栓療法の休薬困難などの場
合には、術後合併症を引き起こすリスクが高いことから内視鏡的切除が敬遠されることがある。このよ
うな患者に対する外科的切除はさらに術後合併症のリスクが上昇し、術後後遺症によって QOL の低下
が起こる可能性が高い。抗凝固薬服用患者(国内推定 150 万人以上)や抗血小板薬服用者(国内推定
600 万人以上)では、癌進行による消化管出血により休薬しなければならない病態となり、休薬に係る
血栓塞栓性合併症といった不利益が生じる場合がある。食道癌診療ガイドライン 11)においても内視鏡
的切除が困難な場合における APC 療法が選択肢として示され、一定の安全性や有効性が報告されてい
る 1)。本試験では、標準治療である内視鏡的切除のリスクが高い食道表在癌を対象に、APC 療法の局
所有効性と安全性を検証する多施設共同非盲検単群臨床試験を先進医療 B にて実施する。
・本臨床研究の意義
EMR/ESD 適応の食道表在癌であっても、高齢化が進む我が国において、年齢や併存疾患等により
EMR/ESD が不耐の症例が増加することが考えられる。治療の侵襲性と治療成績のバランスを踏まえ、
APC 療法のような治療の需要が高まる可能性がある。しかしながら、APC 療法に係る手技は、現在、
診療報酬として評価されていないのが現状である。これまで日本消化器内視鏡学会が中心となり診療
報酬要望を行ってきたが、十分なエビデンスがないとの理由から認められなかった経緯がある。高齢化
が進む我が国においては、併存疾患等により EMR/ESD が困難な症例が増加すると予想され、手術と
81