よむ、つかう、まなぶ。
【別添】新型コロナウイルス感染症(COVID-19)診療の手引き別冊罹患後症状のマネジメント(第3.0版) (24 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000121431_00402.html |
| 出典情報 | 新型コロナウイルス感染症(COVID-19)診療の手引き別冊罹患後症状のマネジメント(第3.0版)(10/20)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
●新型コロナウイルス感染症(COVID-19) 診療の手引き
別冊
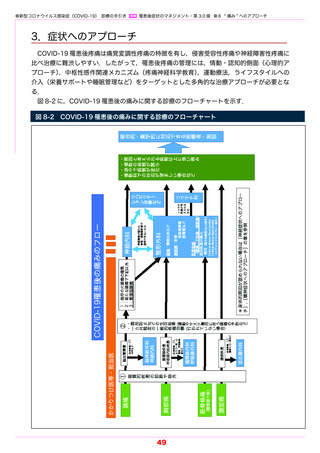
罹患後症状のマネジメント・第 3.0 版 ● 3 呼吸器症状へのアプローチ
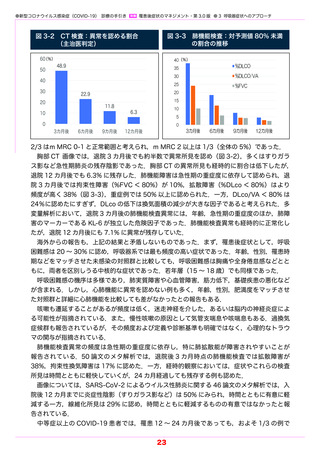
図 3-2 CT 検査:異常を認める割合
常を認める割合(主治医判定)
図3-2 CT検査:異(主治医判定)
60(%)
50
図 3-3 肺機能検査:対予測値 80% 未満
の割合の推移
図3-3 肺機能検査:対予測値80%未満の割合の推移
(%)
40(%)
48.9
40
30
22.9
20
0
%DLCO
30
%DLCO/VA
25
%FVC
20
11.8
10
35
15
10
6.3
5
0
3カ月後
6カ月後
9カ月後
12カ月後
3カ月後
6カ月後
9カ月後
12カ月後
2/3 はm MRC 0-1 と正常範囲と考えられ,m MRC 2 以上は 1/3(全体の 5%)であった.
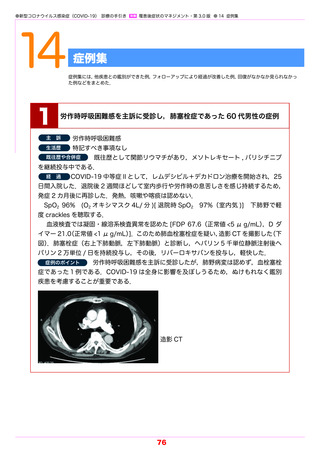
胸部 CT 画像では,退院 3 カ月後でも約半数で異常所見を認め(図 3-2)
,多くはすりガラ
ス影など急性期肺炎の残存陰影であった.胸部 CT の異常所見も経時的に割合は低下したが,
退院 12 カ月後でも 6.3% に残存した.肺機能障害は急性期の重症度に依存して認められ,退
院 3 カ月後では拘束性障害(%FVC < 80%)が 10%,拡散障害(%DLco < 80%)はより
頻度が高く 38%(図 3-3),重症例では 50% 以上に認められた.一方,DLco/VA < 80% は
24%に認めたにすぎず,DLco の低下は換気面積の減少が大きな因子であると考えられた.多
変量解析において,退院 3 カ月後の肺機能検査異常には,年齢,急性期の重症度のほか,肺障
害のマーカーである KL-6 が独立した危険因子であった.肺機能検査異常も経時的に正常化し
たが,退院 12 カ月後にも 7.1% に異常が残存していた.
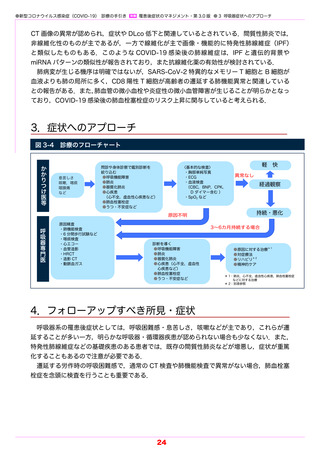
海外からの報告も,上記の結果と矛盾しないものであった.まず,罹患後症状として,呼吸
困難感は 20 ~ 30% に認め,呼吸器系では最も頻度の高い症状であった.年齢,性別,罹患時
期などをマッチさせた未感染の対照群と比較しても,呼吸困難感は胸痛や全身倦怠感などとと
もに,両者を区別しうる中核的な症状であった.若年層(15 ~ 18 歳)でも同様であった.
呼吸困難感の機序は多様であり,肺実質障害や心血管障害,筋力低下,基礎疾患の悪化など
が含まれる.しかし,心肺機能に異常を認めない例も多く,年齢,性別,肥満度をマッチさせ
た対照群と詳細に心肺機能を比較しても差がなかったとの報告もある.
咳嗽も遷延することがあるが頻度は低く,迷走神経を介した,あるいは脳内の神経炎症によ
る可能性が指摘されている.また,慢性咳嗽の原因として気管支喘息や咳喘息もある.過換気
症候群も報告されているが,その頻度および定義や診断基準も明確ではなく,心理的なトラウ
マの関与が指摘されている.
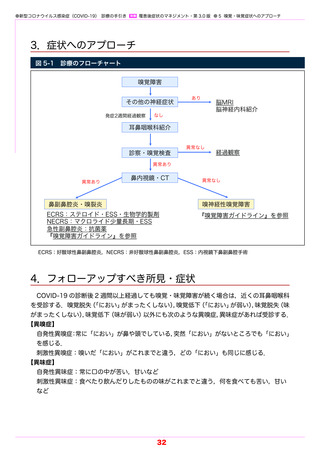
肺機能検査異常の頻度は急性期の重症度に依存し,特に肺拡散能が障害されやすいことが
報告されている.50 論文のメタ解析では,退院後 3 カ月時点の肺機能検査では拡散障害が
38%,拘束性換気障害は 17% に認めた.一方,経時的観察においては,症状やこれらの検査
所見は時間とともに軽快していくが,24 カ月経過しても残存する例も認めた.
画像については,SARS-CoV-2 によるウイルス性肺炎に関する 46 論文のメタ解析では,入
院後 12 カ月までに炎症性陰影(すりガラス影など)は 50% にみられ,時間とともに有意に軽
減する一方,線維化所見は 29% に認め,時間とともに軽減するものの有意ではなかったと報
告されている.
中等症以上の COVID-19 患者では,罹患 12 〜 24 カ月後であっても,およそ 1/3 の例で
23
別冊
罹患後症状のマネジメント・第 3.0 版 ● 3 呼吸器症状へのアプローチ
図 3-2 CT 検査:異常を認める割合
常を認める割合(主治医判定)
図3-2 CT検査:異(主治医判定)
60(%)
50
図 3-3 肺機能検査:対予測値 80% 未満
の割合の推移
図3-3 肺機能検査:対予測値80%未満の割合の推移
(%)
40(%)
48.9
40
30
22.9
20
0
%DLCO
30
%DLCO/VA
25
%FVC
20
11.8
10
35
15
10
6.3
5
0
3カ月後
6カ月後
9カ月後
12カ月後
3カ月後
6カ月後
9カ月後
12カ月後
2/3 はm MRC 0-1 と正常範囲と考えられ,m MRC 2 以上は 1/3(全体の 5%)であった.
胸部 CT 画像では,退院 3 カ月後でも約半数で異常所見を認め(図 3-2)
,多くはすりガラ
ス影など急性期肺炎の残存陰影であった.胸部 CT の異常所見も経時的に割合は低下したが,
退院 12 カ月後でも 6.3% に残存した.肺機能障害は急性期の重症度に依存して認められ,退
院 3 カ月後では拘束性障害(%FVC < 80%)が 10%,拡散障害(%DLco < 80%)はより
頻度が高く 38%(図 3-3),重症例では 50% 以上に認められた.一方,DLco/VA < 80% は
24%に認めたにすぎず,DLco の低下は換気面積の減少が大きな因子であると考えられた.多
変量解析において,退院 3 カ月後の肺機能検査異常には,年齢,急性期の重症度のほか,肺障
害のマーカーである KL-6 が独立した危険因子であった.肺機能検査異常も経時的に正常化し
たが,退院 12 カ月後にも 7.1% に異常が残存していた.
海外からの報告も,上記の結果と矛盾しないものであった.まず,罹患後症状として,呼吸
困難感は 20 ~ 30% に認め,呼吸器系では最も頻度の高い症状であった.年齢,性別,罹患時
期などをマッチさせた未感染の対照群と比較しても,呼吸困難感は胸痛や全身倦怠感などとと
もに,両者を区別しうる中核的な症状であった.若年層(15 ~ 18 歳)でも同様であった.
呼吸困難感の機序は多様であり,肺実質障害や心血管障害,筋力低下,基礎疾患の悪化など
が含まれる.しかし,心肺機能に異常を認めない例も多く,年齢,性別,肥満度をマッチさせ
た対照群と詳細に心肺機能を比較しても差がなかったとの報告もある.
咳嗽も遷延することがあるが頻度は低く,迷走神経を介した,あるいは脳内の神経炎症によ
る可能性が指摘されている.また,慢性咳嗽の原因として気管支喘息や咳喘息もある.過換気
症候群も報告されているが,その頻度および定義や診断基準も明確ではなく,心理的なトラウ
マの関与が指摘されている.
肺機能検査異常の頻度は急性期の重症度に依存し,特に肺拡散能が障害されやすいことが
報告されている.50 論文のメタ解析では,退院後 3 カ月時点の肺機能検査では拡散障害が
38%,拘束性換気障害は 17% に認めた.一方,経時的観察においては,症状やこれらの検査
所見は時間とともに軽快していくが,24 カ月経過しても残存する例も認めた.
画像については,SARS-CoV-2 によるウイルス性肺炎に関する 46 論文のメタ解析では,入
院後 12 カ月までに炎症性陰影(すりガラス影など)は 50% にみられ,時間とともに有意に軽
減する一方,線維化所見は 29% に認め,時間とともに軽減するものの有意ではなかったと報
告されている.
中等症以上の COVID-19 患者では,罹患 12 〜 24 カ月後であっても,およそ 1/3 の例で
23