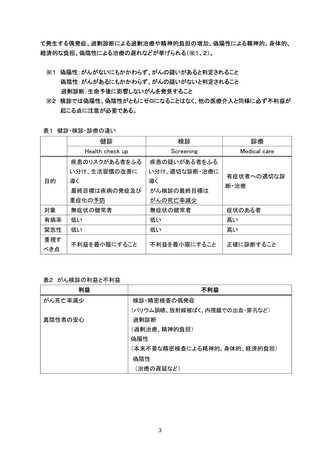
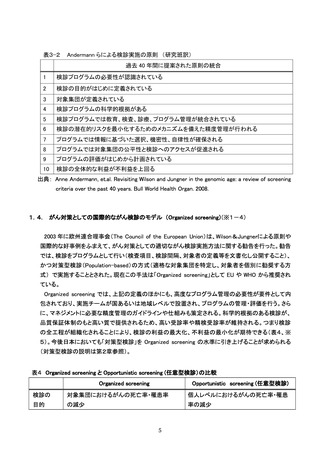
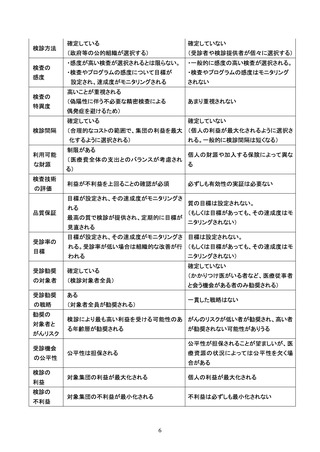
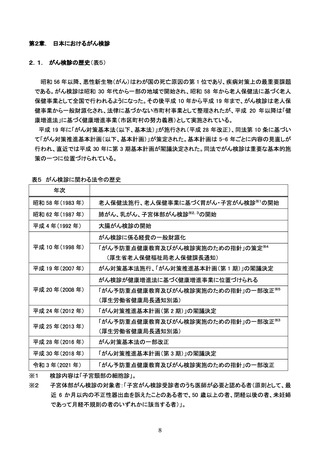
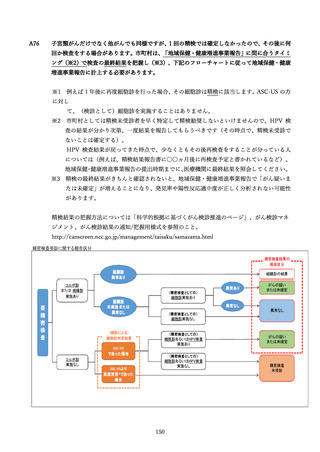
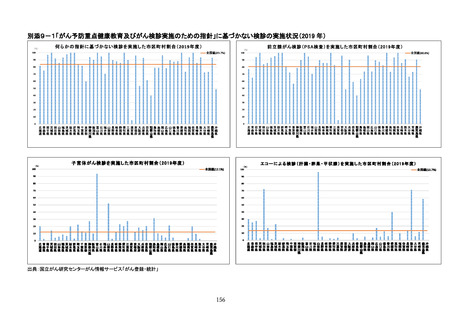
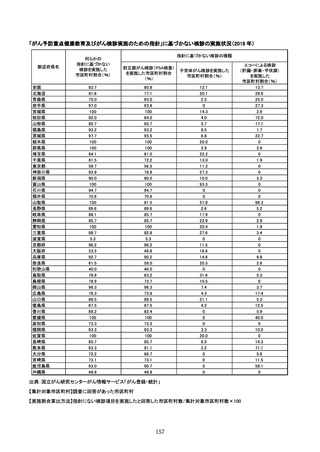
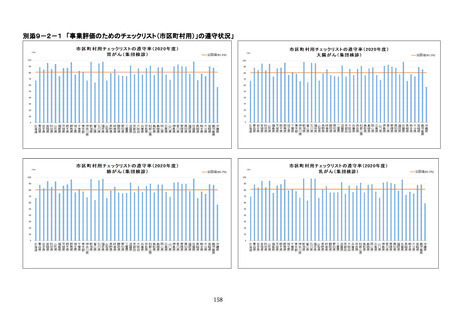
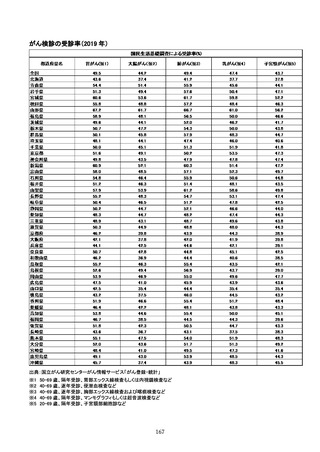
参考資料4 がん検診事業のあり方について(案)令和4年12月 (95 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_30625.html |
| 出典情報 | がん検診のあり方に関する検討会(第37回 1/30)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
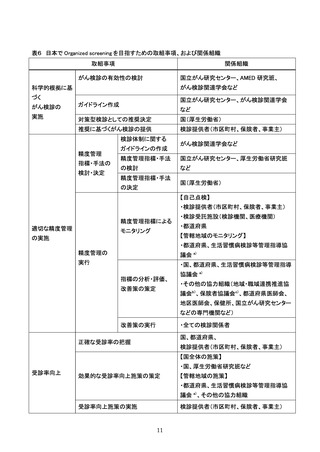
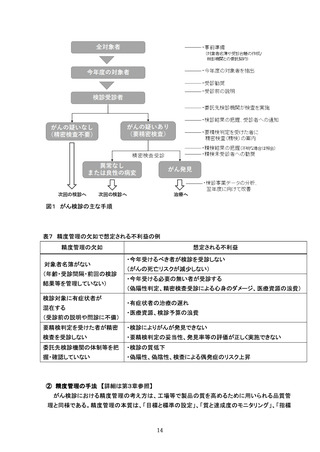
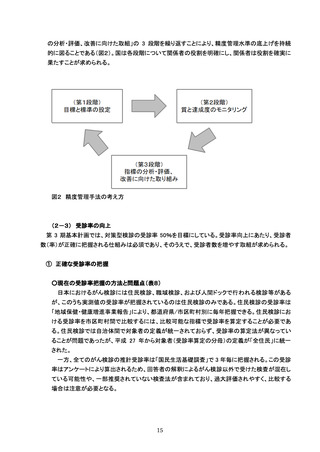
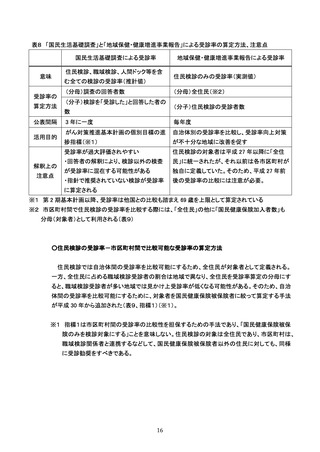
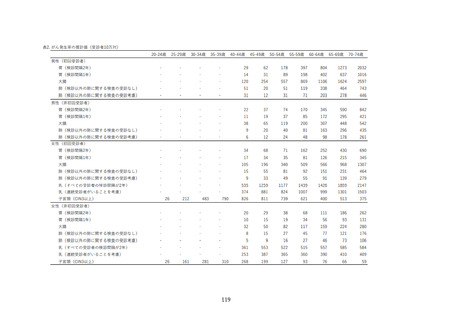
1. 検査の精度管理
■検診項目
☐ 検診項目は、医師による子宮頸部の検体採取による細胞診のほか、問診、視診とする。
■問診
☐ 問診は、妊娠及び分娩歴、月経の状況、不正性器出血等の症状の有無、過去の検診受診状況等を聴取す
る。
☐ 問診の上、症状(体がんの症状を含む)のある者には、適切な医療機関への受診勧奨を行う。
■視診
☐ 視診は腟鏡を挿入し、子宮頸部の状況を観察する。
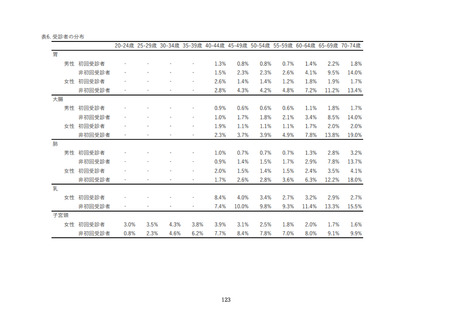
■子宮頸部細胞診検体採取(検診機関での精度管理)
☐ 細胞診の方法(従来法/液状検体法、採取器具)を明らかにする。
☐ 細胞診は、直視下に子宮頸部及び腟部表面の全面擦過により細胞を採取し注 1、迅速に処理※する。
※ 採取した細胞は直ちにスライドグラスに塗抹して速やかに固定すること。または、直ちに液状化検
体細胞診用の保存液ボトル内に撹拌懸濁し固定すること。
☐ 細胞診の業務(細胞診の判定も含む)を外部に委託する場合は、その委託機関(施設名)を明らかに す
る。
☐ 検体が不適正との判定を受けた場合は、当該検診機関で再度検体採取を行う※。
※ 不適正例があった場合は必ず再度検体採取を行うこと。また不適正例が無い場合でも、再度検体採取
を行う体制を有すること。
☐ 検体が不適正との判定を受けた場合は、当該検診機関でその原因等を検討し、対策を講じる※。
※ 不適正例があった場合は必ず原因を検討し対策を講じること。また不適正例が無い場合でも、対策を
講じる体制を有すること。
☐ 問診記録、検診結果は少なくとも 5 年間は保存する。
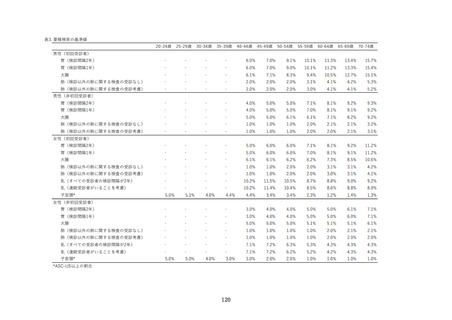
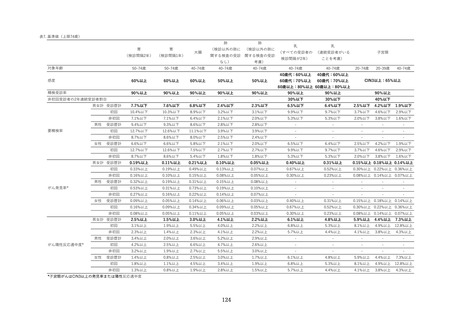
■子宮頸部細胞診判定(細胞診判定施設での精度管理)
解説:細胞診判定を外注している場合は、外注先施設の状況を確認すること。
☐ 細胞診判定施設は、公益社団法人日本臨床細胞学会の施設認定を受ける。もしくは、公益社団法人日本
臨床細胞学会の認定を受けた細胞診専門医と細胞検査士が連携して検査を行う注2。
☐ 細胞診陰性と判断された検体は、その 10%以上について再スクリーニングを行い注 2、再スクリーニング
施行率を報告する※。
※ 自治体、医師会等から再スクリーニング施行率の報告を求められた場合に報告できればよい。また
公益社団法人日本臨床細胞診学会の認定施設においては、再スクリーニング施行率を学会に報告す
ること。
☐ 細胞診結果の報告には、ベセスダシステム注3を用いる。
☐ 全ての子宮頸がん検診標本の状態について、ベセスダシステムの基準に基づいて適正・不適正のいずれ
かに分類し、細胞診結果に明記する※。
※ 必ず全ての標本について実施すること。一部でも実施しない場合は不適切である。
☐ がん発見例は、過去の細胞所見の見直しを行う※。
※ がん発見例については必ず見直すこと。またがん発見例が無い場合でも、少なくとも見直す体制を有
すること。
☐ 標本は少なくとも 5 年間は保存する。
■受診者への説明
解説:
① 下記の 6 項目を記載した資料を、受診者全員に個別に配布する(ポスターや問診票など持ち帰れな
い資料や、口頭説明のみは不可とする)。
② 資料は基本的に受診時に配布する※。
92