【参考資料4】抗微生物薬適正使用の手引き 第三版 本編 (123 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_45318.html |
| 出典情報 | 厚生科学審議会 感染症部会 薬剤耐性(AMR)に関する小委員会 抗微生物薬適正使用(AMS)等に関する作業部会(第6回 11/19)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
第三版
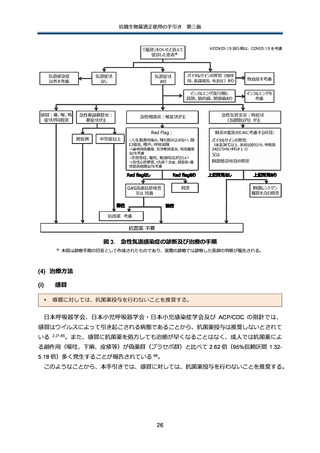
B) 感染症が改善しない場合の原因の鑑別
まず、抗菌薬投与後も全身状態が非常に悪い場合、広域スペクトラムの抗菌薬に変更するのは
妥当である。ただし、患者背景(基礎疾患、医療曝露歴、動物曝露歴や海外渡航歴等を含む)に
より、想定される原因微生物が異なることに留意が必要である。例えば、高齢者や免疫不全者の
治療不応の肺炎の鑑別では結核や非結核性抗酸菌症を考える必要があり、腹部術後で長期に ICU
に入室し広域抗菌薬曝露がある症例では、カンジダを敗血症の原因として検討する必要がある 85。
このように、患者背景から考えられる原因微生物を具体的に想起し、現在投与中の抗微生物薬で
どの微生物がカバーできていないのか、具体的に検討することが非常に重要である。
全身状態が悪いわけではないが、感染症が改善しないと感じた場合、表に挙げたような原因の
鑑別を検討する 83,86,87。
治療効果が感じられない場合、薬剤耐性菌による感染症を念頭に抗菌薬の変更を検討する場合
が多いと思われるが、抗微生物薬のスペクトラムが原因でない場合も多い(補遺 p5 参照)
。
治療効果が不十分と感じた場合、表 9 の鑑別を検討し、必要に応じ微生物学的検査や画像検査
を追加し、その原因を精査することが重要である。同時に、現在投与中の抗微生物薬のスペクト
ラムに含まれていない原因微生物による感染症の可能性を考え、抗微生物薬の追加や変更につい
ても検討を行う。
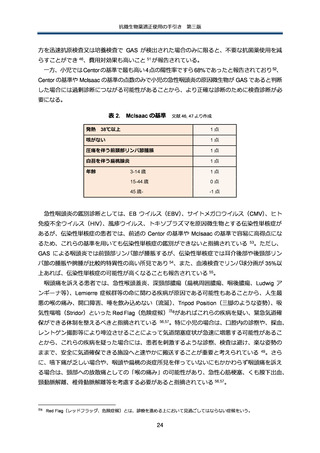
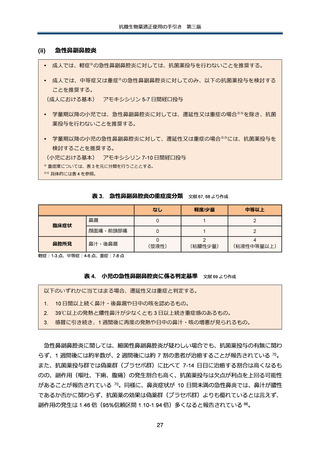
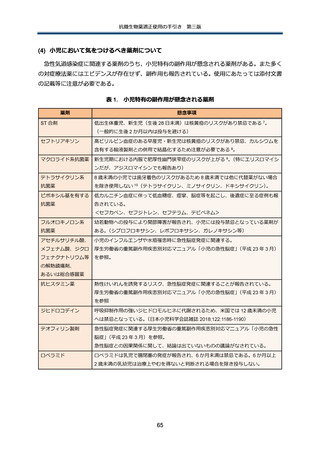
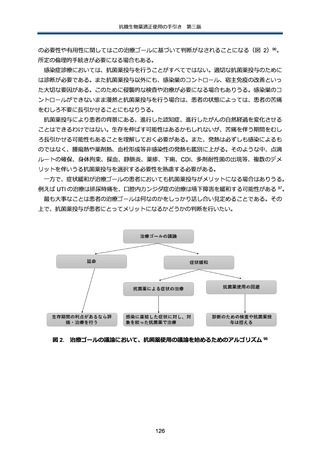
表 9. 治療効果が不十分と感じる場合の主な原因
分類
効果判定の問題
鑑別
➢
治療効果判定の判断時期が早い(本文参照)
➢
治療効果判定に用いる指標の問題(本文参照)
➢
治療指標の設定の問題:定着菌を治療対象と判断する等
抗微生物薬のスペクトラム
➢
薬剤耐性菌:MRSA や ESBL 産生菌、多剤耐性緑膿菌等
の問題
➢
想起されにくい微生物:レジオネラ、真菌、抗酸菌(特に結核)
、寄生虫等
抗微生物薬の投与方法に関
➢
薬物動態/薬力学(Pharmacokinetics: PK/Pharmacodynamics: PD)を無視
連した問題
した投与方法:投与間隔が長すぎる、1 回投与量が少なすぎる、腎機能や
透析による影響を考慮していない
➢
臓器移行性の問題:特に、髄膜炎や前立腺炎で問題となる
➢
薬剤相互作用による効果の減弱
免疫不全の存在
➢
好中球減少、免疫抑制剤使用、HIV 感染症等
局所的な解剖変化を伴う感
➢
膿胸や膿瘍、化膿性血栓の形成
染
➢
腫瘍や結石等による閉塞
遠隔部位の感染
➢
感染性心内膜炎の合併、関節炎や骨髄炎の合併
新たな感染の合併
➢
治療対象としていない臓器の感染症:肺炎、CRBSI、CAUTI、褥瘡感染、
➢
副鼻腔炎等
CDI
➢
薬剤熱・薬疹、静脈炎、深部静脈血栓症、偽痛風等
感染症以外の原因
123