提案書02(0203頁~0398頁)医療技術評価・再評価提案書 (167 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000190899_00011.html |
| 出典情報 | 中央社会保険医療協議会 診療報酬調査専門組織・医療技術評価分科会(令和5年度第1回 11/20)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
プラスマイナス
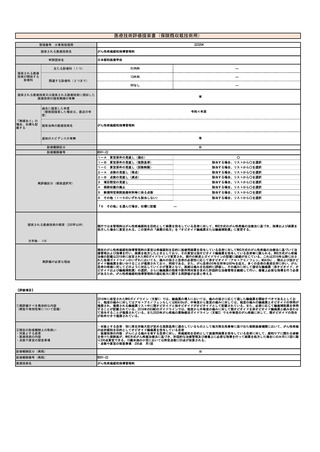
予想影響額(円)
⑩予想影響額
その根拠
備考
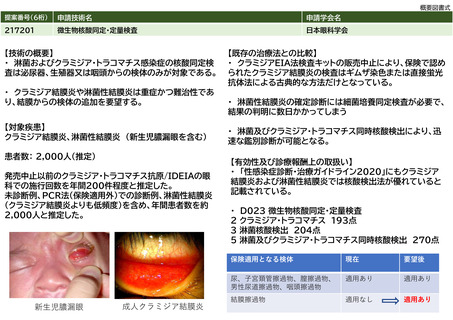
2.5~9.3億円の医療費の減少
【改定された場合に予想される医療費の減少額】
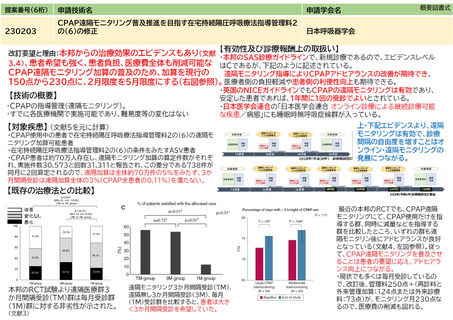
[AHIが「40以上」から「30以上」へ見直された際のPSG減少による入院費削減]④普及性の変化から、要件拡大によりPSGを施行せずにCPAPの
適応となる患者は26,000人いる。PSG減少による入院費の減額数は、26,000人×6,807点(PSGの入院医療費※1)×10円=17.7億円のとなる。
{在宅でCPAP開始による医療費の減額}6,000人X6,807点x10円=4.1億円
※1)PSGの入院医療費:6,807点=急性期一般入院料4(1,440点)×2日+PSG検査料(3,927点:安全制度管理下で行うもの(4,760点)を3割、
その他の者(3,570点)を7割実施されると仮定する)
[循環器系疾患の発症予防]重症OSA患者は、治療患者を含めた対象群と未治療のみの対象群では、生存率が下降すると報告されている(Young
T, et al.Sleep 2008; 31:1071-8)。④普及性の変化から、要件拡大によりCPAP適応となった患者3464+7920=11,000人のうち仮に5%の550人の循
環器系疾患が予防されたと仮定する。循環器系疾患の1入院当たり医療費が約123万円※2であることから、550人×123万円=6.8億円の減額とな
る。文献4及び添付の図よりさらなる医療費の減少が考えられる。
※2)循環器系疾患の1入院当たり医療費:循環器系疾患の年間入院医療費3.7兆円(H29国民医療費)÷循環器系疾患の年間新入院患者数300万人
(=8,000人(1日新入院患者数)×365日:H29患者調査)=123万円
【改定された場合に予想される医療費の増加額】
④普及性の変化より、要件拡大による算定増加数が年間132,000回(増加症例11,000人×毎月受診12カ月)であるため、132,000回×1,350点
(CPAP治療に関わる医療費)×10円=17.8億円の増額となる。(遠隔モニタリング加算が増えれば増額は抑えることは可能である。再診料
※CPAP治療に関わる医療費=本管理料(250点)+在宅持続陽圧呼吸療法用治療器加算(1,000点)+在宅持続陽圧呼吸療法材料加算(100点)=
1,350点
再診料と外来管理加算:124点/回×10円/点×13.2万回×86.4% = 1.4億円
外来診療料:73点/回×10円/点×13.2万回×13.6% = 0.1億円
【改定前後の医療費の増減】(17.7+4.1+6.8)-(17.8+1.5)=9.3億円の医療費の減少となる。循環器疾患の予防費用を考慮に入れなくても2.5億円の
医療費の減少になる。実際は循環器疾患以外の医療費の減少、社会事故の発生の減少により、医療費はさらに減少になると考えられる。
特になし
⑪算定要件の見直し等によって、新たに使用される医薬
品、医療機器又は体外診断薬
特になし
⑫その他
特になし
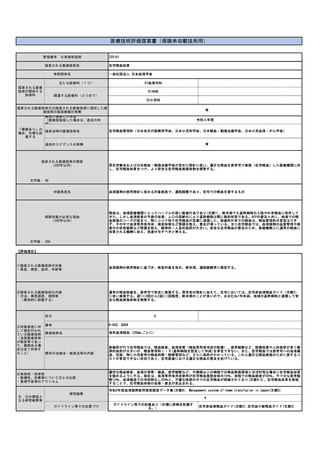
⑬当該申請団体以外の関係学会、代表的研究者等
日本循環器学会
⑭参考文献1
⑭参考文献2
⑭参考文献3
⑭参考文献4
⑭参考文献5
1)名称
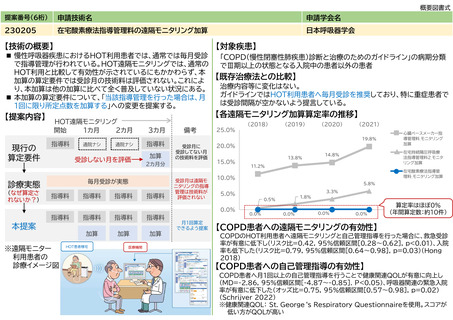
睡眠時無呼吸症候群(SAS)の診療ガイドライン2020
2)著者
睡眠時無呼吸症候群(SAS)の診療ガイドライン作成委員会作成、日本呼吸器学会、厚労省難病班監修、Minds認定済み
3)雑誌名、年、月、号、ページ
睡眠時無呼吸症候群(SAS)の診療ガイドライン2020、2020年、南江堂。P2~3(重症度分類)、P37~39(簡易モニターの有用性)、P48~59(CPAPの
治療効果)、https://minds.jcqhc.or.jp/n/med/4/med0436/G0001211(Minds認定)
4)概要
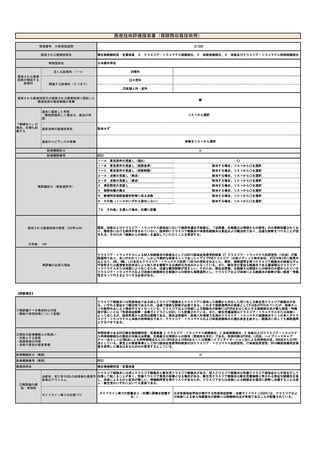
SASについて、5≦AHI<15を軽症、15≦AHI<30を中等症、30≦AHIを重症と定義しており、OSA患者への簡易モニターの有効性が証明されている。
CPAPの治療効果は、血圧の降圧効果や心血管イベントの抑制、睡眠の質改善によるQOL向上が期待できる。
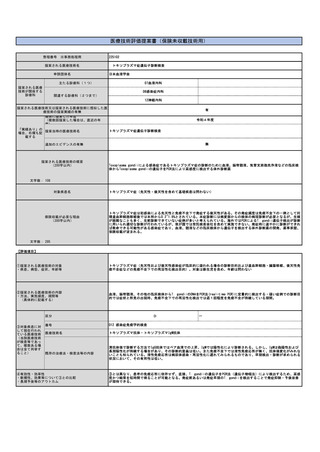
1)名称
Clinical Practice Guideline for Diagnostic Testng for Adult Obstructive Sleep Apnea: An American Academy of Sleep Medicine
Clinical Practice Guideline
2)著者
Kapur VK, Auckley DH, Chowdhuri S, Kuhlmann DC, Mehra R, Ramar K, Harrod CG.
3)雑誌名、年、月、号、ページ
J Clin Sleep Med. 2017;13(3):479-504. doi: 10.5664/jcsm.6506.
4)概要
米国睡眠医学会によるOSA診断のガイドライン。中等度から重度のOSAリスクが高い兆候を示す合併症のない成人患者へのOSA診断では、PSGか簡易
モニター(home sleep apnea testing)を用いることを推奨している(推奨2:Figure2)。合併症のない患者とは、非OSA症候群(中枢性睡眠時
無呼吸症候群、低換気、睡眠時低酸素血症など)で、重大な心疾患、神経筋疾患による呼吸筋の低下、脳卒中の既往歴などをいう(P490)。
1)名称
Obstructive sleep apnoea/hypopnoea syndrome and obesity hypoventilation syndrome in over 16s
2)著者
NICE guideline Published: 20 August 2021
3)雑誌名、年、月、号、ページ
https://www.nice.org.uk/guidance/ng202
4)概要
AHI15以上のOSASに対してはCPAPを使用すべきと書かれている(1.6, p14)。合併症のないOSAS疑い症例では在宅簡易検査でも診断可能としてい
る。(1.3.p11)
1)名称
Dose-Response Relationship between Obstructive Sleep Apnea Therapy Adherence and Healthcare Utilization.
2)著者
Malhotra A, Sterling KL, Cistulli PA, Pépin JL, Chen J, Woodford C, Alpert N, More S, Nunez CM, Benjafield AV; medXcloud group.
3)雑誌名、年、月、号、ページ
Ann Am Thorac Soc. 2023 Feb 3. doi: 10.1513/AnnalsATS.202208-738OC. Online ahead of print.PMID: 36735928
4)概要
クラウド化されているCPAP遠隔モニタリングで約18万人の資料から、CPAP使用が1日1時間以上あれば、使用時間が1時間増すごとに、全入院率、
救急(ER)受診率が5%以上ずつ減少する。
1)名称
Treatment of Adult Obstructive Sleep Apnea with Positive Airway Pressure: An American Academy of Sleep Medicine Clinical Practice
Guideline.
2)著者
Patil SP, Ayappa IA, Caples SM, Kimoff RJ, Patel SR, Harrod CG.
3)雑誌名、年、月、号、ページ
J Clin Sleep Med. 2019;15(2):335-343. doi: 10.5664/jcsm.7640.
4)概要
米国睡眠学会の学会誌でCPAPに関するガイドラインで、「We recommend that PAP therapy be initiated using either APAP at home or inlaboratory PAP titration in adults with OSA and no significant comorbidities. (STRONG)」と合併症のない方の在宅CPAP開始を強く承認し
ている。
PMID: 30736887
※⑬については、1.の「主たる申請団体」および「上記以外の申請団体」以外に、提案される医療技術に関する研究、会合、論文発表等を実施している学会等の関連団体や研
究者等の名称を記載すること。
369