「日本人の食事摂取基準(2025年版)」策定検討会報告書 (167 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_44138.html |
| 出典情報 | 「日本人の食事摂取基準(2025年版)」策定検討会報告書(10/11)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
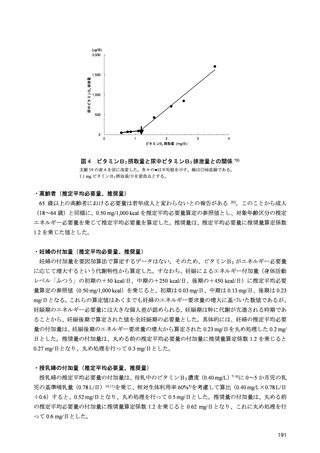
甲状腺ホルモン濃度が上昇する 38)。
2 指標設定の基本的考え方
ビタミンDが欠乏すると、小腸や腎臓でのカルシウム及びリンの吸収率が減少し、石灰化障害(小
児ではくる病、成人では骨軟化症)が惹起される。一方、軽度の不足であっても、腸管からのカルシ
ウム吸収の低下と腎臓でのカルシウム再吸収が低下し、低カルシウム血症が生じる。これに伴い二次
性副甲状腺機能亢進症が惹起され、骨吸収が亢進し、骨粗鬆症及び骨折へと至る。
ビタミンDは食事から摂取するだけでなく、皮膚でも産生され、両者がビタミンDとして体内で利
用されるため、摂取すべきビタミンDの量を皮膚での産生量と独立して決めることは困難であり、ま
たその意味も乏しい。これについては目安量の項で詳述する。
また、過剰摂取による健康障害として、高カルシウム血症を対象に耐容上限量を設定した。
3 健康の保持・増進
3-1 欠乏の回避
3-1-1 必要量を決めるために考慮すべき事項
欠乏症として、小児ではくる病、成人では骨軟化症が挙げられる。軽度の不足では、骨粗鬆症及び
骨折リスクの増大に関連する血中副甲状腺ホルモン濃度の上昇がみられる。血中 25-ヒドロキシビタ
ミンDは食事からの供給及び皮膚への紫外線照射によって産生された体内のビタミンD量を反映す
るビタミンD栄養状態の最も良い指標である 39–42)。また、血中副甲状腺ホルモン濃度は骨代謝との関
連が確立されており、血中副甲状腺ホルモン濃度の上昇は、ビタミンDの欠乏を示す指標として有用
である。
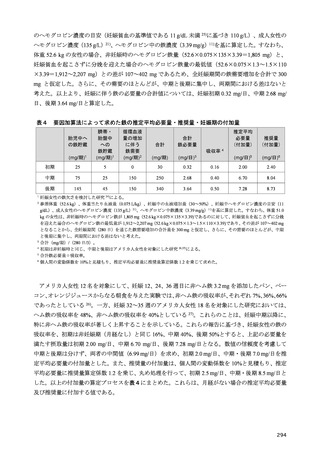
3-1-2 目安量の策定方法
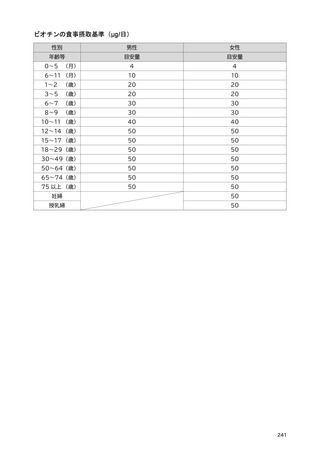
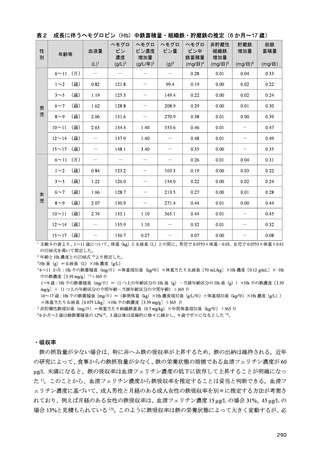
・成人(目安量)
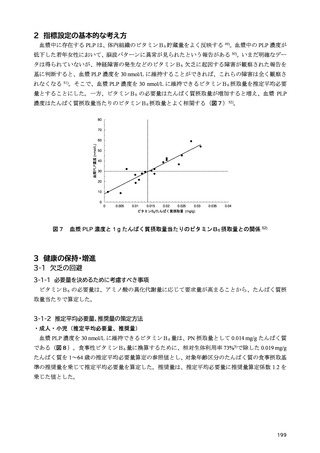
血中 25-ヒドロキシビタミンD濃度が 12 ng/mL 未満では、くる病(小児)・骨軟化症(成人)のリ
スク増大、カルシウム吸収率低下(小児・成人)、骨量の低下(小児・若年者)、骨折リスク増加(高
齢者)が起こることが知られている 41)。そして、20 ng/mL 以上でこれらリスクが最も低くなるとされ
ている 41,43)。また、アジア人に限定した研究において、血中副甲状腺ホルモン濃度の上昇の抑制、骨
密度の維持に対する血中 25-ヒドロキシビタミンD濃度は 20 ng/mL 以上とする報告が複数ある 44–46)。
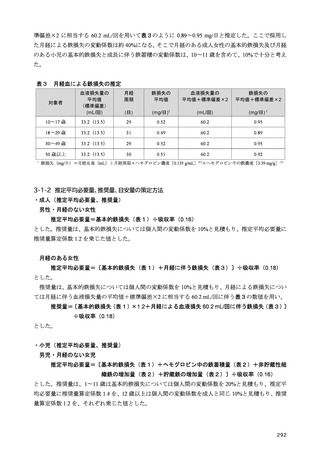
一方、日本内分泌学会・日本骨代謝学会により発表された「ビタミンD不足・欠乏の判定指針」では、
30 ng/mL 以上をビタミンD充足、20 ng/mL 以上 30 ng/mL 未満をビタミンD不足、20 ng/mL 未満をビ
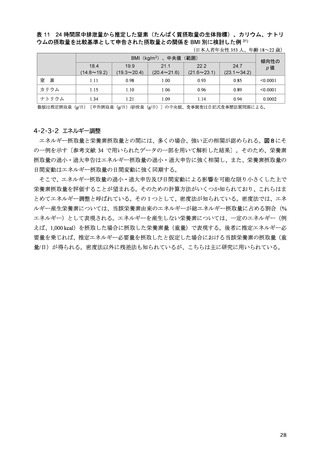
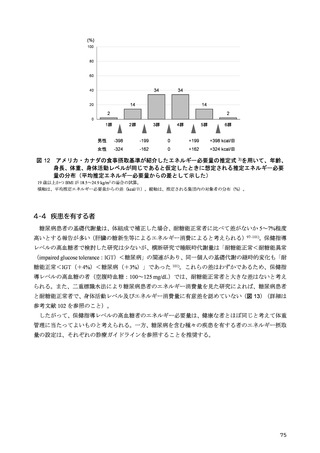
タミンD欠乏としている 47)。この参照値を用いて欠乏者、不足者の割合を計算すると、日本人の健診
受診者(成人男女:18~69 歳、1,790 名)では、それぞれ 40.8%、51.5%48)、他の健診受診者(成人男
女:平均年齢 51 歳、5,518 名)で、それぞれ 78.5%、19.8%となる 49)。これらの報告を踏まえると、
食事摂取基準の参照値として 30 ng/mL を採用するのには、慎重になるべきと考えられ、血中 25-ヒド
ロキシビタミンD濃度の参照値を 20 ng/mL とすることが妥当であるとした。ただし、この値はほと
んどの者で不足による症状が現れない値であるために、推定平均必要量の算定に用いるのは適切では
ない。そこで、目安量を設定することとした。
157