「日本人の食事摂取基準(2025年版)」策定検討会報告書 (446 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_44138.html |
| 出典情報 | 「日本人の食事摂取基準(2025年版)」策定検討会報告書(10/11)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
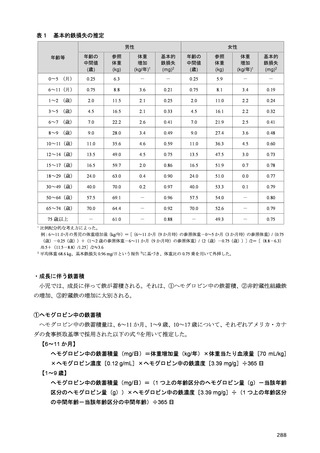
や 1 型糖尿病の血糖コントロールに対するエネルギー摂取量制限の効果についてのエビデンスは限
定的である。
このような結果を背景に、日本糖尿病学会の「糖尿病診療ガイドライン 2024」22)においても、過体
重・肥満を伴う 2 型糖尿病患者では、良好な血糖値の維持を目的としたエネルギー摂取量の制限が推
奨されている。ただし、減量の程度に関して、海外では 5%以上の減量により有意な血糖値の改善が
報告されているが、高度肥満の少ない日本人 2 型糖尿病患者にこの結果を当てはめることには留意が
必要であり、今後の日本人におけるエビデンスの構築が望まれる。
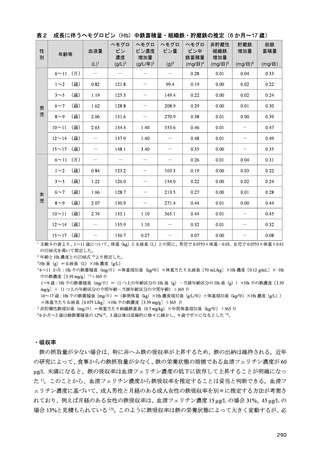
2-2 エネルギー産生栄養素バランス
インスリンの作用は糖代謝のみならず、脂質及びたんぱく質代謝など多岐に及んでおり、これらは
相互に密接な関連をもつことから、食事療法を実践する際のエネルギー産生栄養素バランスは個々の
病態に合わせ、血糖値のみならず、あらゆる側面からその妥当性が検証されなければならない。さら
に、長期にわたる継続を可能にするためには、安全性とともに我が国の食文化あるいは患者の嗜好性
に対する配慮が必要である。また、各栄養素についての必要量の設定はあっても、特定のエネルギー
産生栄養素バランスが糖尿病の管理に有効であるとする根拠は認められない 23)。そのため、エネルギ
ー産生栄養素バランスの目安は健康な者の平均的な摂取量に基づいているのが現状である。また、糖
尿病があらゆる慢性疾患の基盤病態となることから、その予防と管理からみたエネルギー産生栄養素
バランスの在り方は、種々の医学的見地から検討すべき課題である。すなわち、糖尿病がそのリスク
となる動脈硬化性疾患については脂質の摂取量、慢性腎臓病の最大の原因となる糖尿病性腎症につい
ては食塩とたんぱく質の摂取量、そして肥満症には総エネルギー摂取量が重要となり、それらの推奨
基準が、日本動脈硬化学会の「動脈硬化性疾患予防ガイドライン 2022 年版」24)、日本腎臓学会の「エ
ビデンスに基づく CKD 診療ガイドライン 2023」25)、日本肥満学会の「肥満症診療ガイドライン 2022」
26)に、それぞれ提示されている。このように、糖尿病患者の食事療法の意義や進め方は、合併する臓
器障害や年齢によって異なるため、患者が持つ多彩な条件に基づいて個別化を図る必要がある。
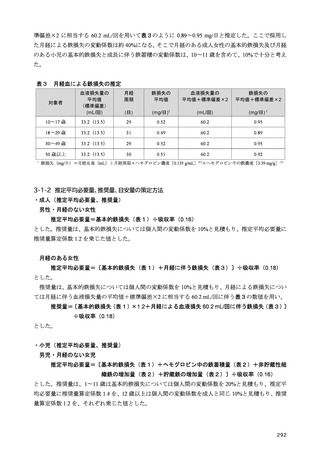
2-3 炭水化物
炭水化物摂取量と糖尿病の発症や重症化との関係を検討した報告は少なく、両者の関係は明らかで
はない。イギリスのコホート研究において、炭水化物摂取量と糖尿病発症率との関係が検討されてい
るが、総炭水化物摂取量と糖尿病発症率には関係がなく、果糖の過剰摂取が糖尿病の発症リスクを増
加させたとしている 27)。また、メタ・アナリシスでも、総炭水化物摂取量と糖尿病発症リスクに有意
な関係を認めなかったと報告されている 28)。よって、糖尿病発症に対する炭水化物の至適摂取量に関
しては、その目標量を一様に設定することは困難である。
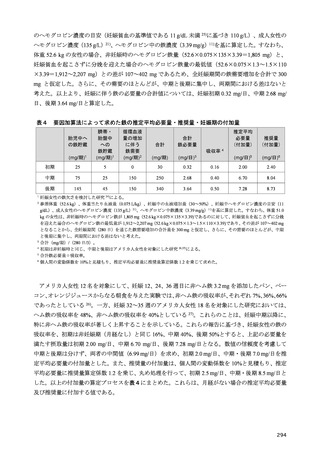
一方、欧米を中心に 2 型糖尿病における炭水化物制限の効果を検討したメタ・アナリシスが多数報
告されている 29–47)。炭水化物制限の期間に関して、6~12 か月以内の短期間であれば HbA1c は有意に
改善し得るが、12~24 か月以降は同等であったとの報告 29–35,43)や、24 か月での HbA1c が有意に悪化
したとの報告もある 39)。また炭水化物制限の程度に関して、50 g 以下や 130 g 以上の炭水化物制限で
は HbA1c の改善は認められなかったとの報告もある 38)。
日本人を対象に低炭水化物食の効果を検討した研究は更に少ない 48)。日本人 2 型糖尿病を対象に、
6 か月間 130 g/日の低炭水化物食の効果を観察した研究では、低炭水化物食群で体重減少と HbA1c 値
436