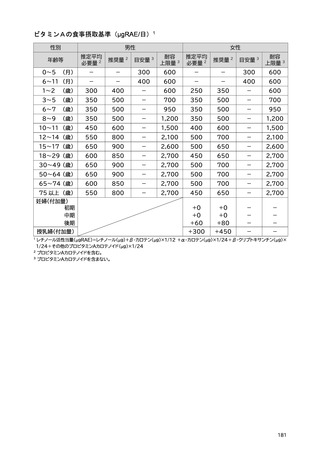
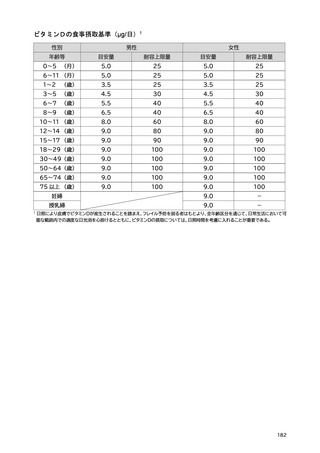
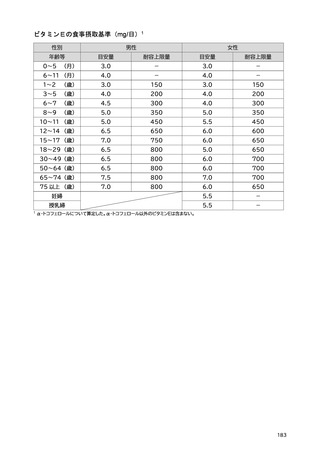
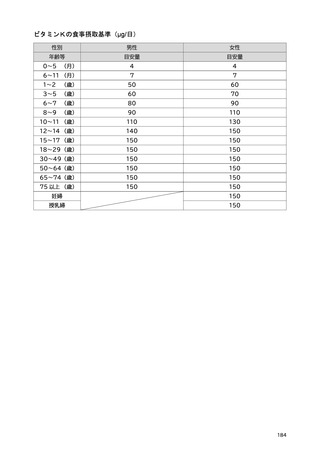
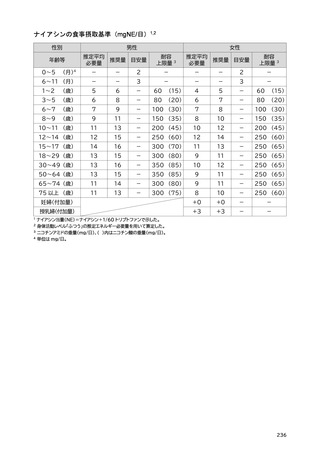
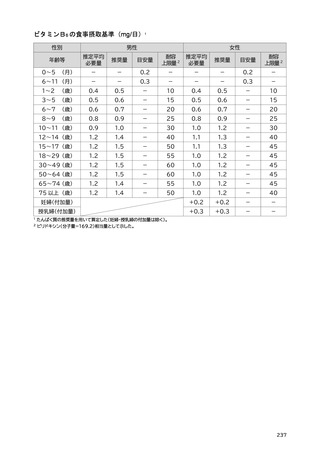
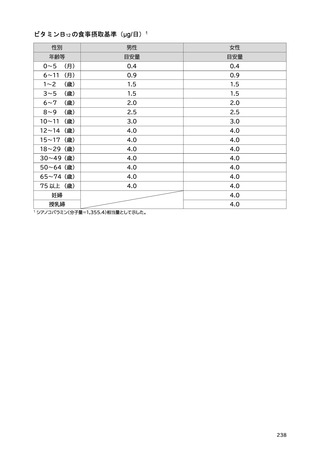
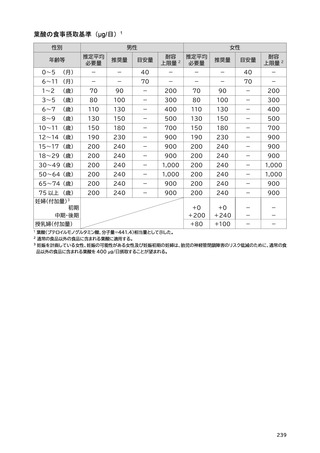
「日本人の食事摂取基準(2025年版)」策定検討会報告書 (445 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_44138.html |
| 出典情報 | 「日本人の食事摂取基準(2025年版)」策定検討会報告書(10/11)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
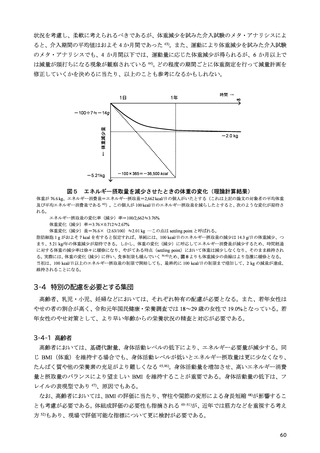
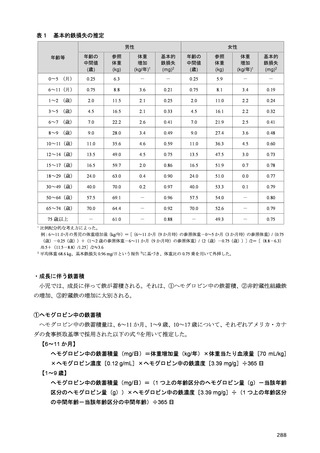
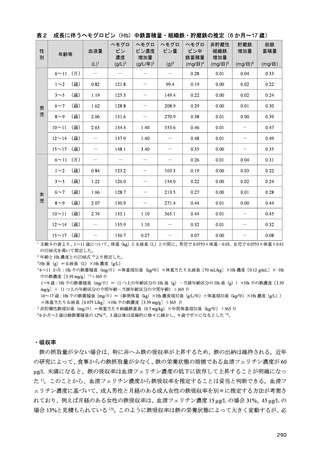
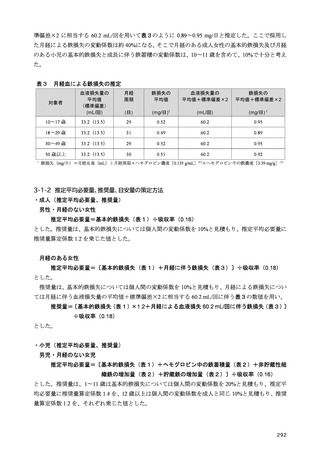
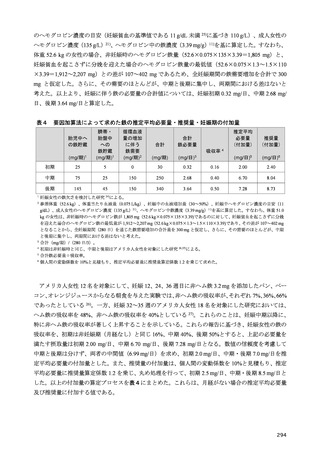
2-1-1 目標体重の設定
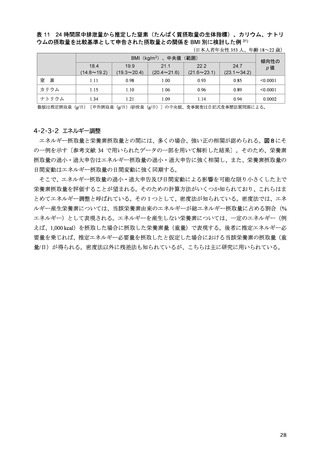
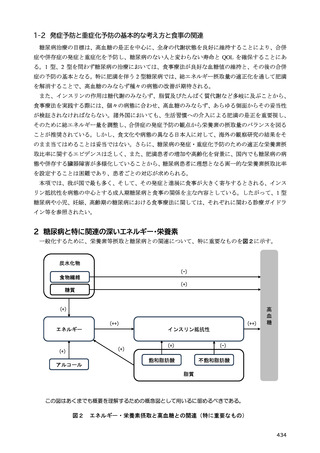
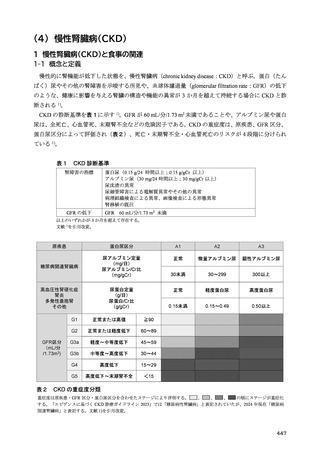
2 型糖尿病においては、内臓脂肪型肥満に伴い生じるインスリン抵抗性の予防と改善を目的に、総
エネルギー摂取量の適正化を中心とする生活習慣への介入は重要である。総エネルギー摂取量は、目
標体重に基づいて計算される。これまでは、職域健診で異常所見の合計が最も少なくなる BMI が 22
kg/m2 であるとした研究 3)に基づき、BMI 22 kg/m2 に身体活動量をかけて総エネルギー摂取量を求め
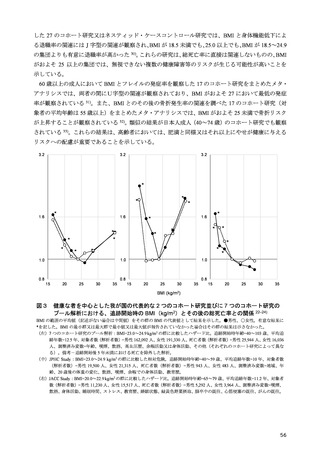
る計算式が糖尿病診療においても用いられてきた。しかし、BMI と死亡率との関係を検討した研究で
は、最も死亡率の低い BMI は、アジア人では 20~25 kg/m2 にあることから 4)、日本人の食事摂取基準
でも、目標とする BMI を 20~24.9 kg/m2 としている。2 型糖尿病でも、中国人 5)、日本人 6,7)では総死
亡率が最も低い BMI は 20~25 kg/m2 であったとされ、75 歳以上の高齢者では BMI 25 kg/m2 以上で
も、死亡率の増加は認められない 6)。このように、総死亡率との関係で目標とすべき BMI を考えた場
合、20~25 kg/m2 と幅があり、特に高齢者ではその関係が異なることは国外の研究でも確認されてい
る 8)。
さらに、体格と総死亡率との関係は BMI では正しく評価できないことも指摘されている 9)。BMI と
体脂肪率を分けて、総死亡率との関係を検討したカナダの研究では、BMI も体脂肪率も死亡率に対し
てU字型の関係を示すが、両者を調整して再検討すると、U字型の関係を残したのは体脂肪率であり、
BMI よりも体組成評価の重要性を示している。また、BMI が非肥満の範囲内にあっても、メタボリッ
クシンドロームを持つ場合、健康な非肥満者に比べて明らかに死亡率が高く、その反面、メタボリッ
クシンドロームのない肥満者では死亡率の増加はないことから、BMI のみでは健康状態を正確に把握
できないとする報告もある 10,11)。
このように BMI を用いた目標体重の設定には疑問が残るものの、日常生活において、より簡便な
指標がないのが現状である。したがって、標準体重 BMI 22 kg/m2 を起点として総エネルギー摂取量を
設定することを一定の目安としつつ、死亡率を根拠とする目標 BMI には、20~25 kg/m2 と許容すべき
範囲があることを理解する必要がある。さらに糖尿病重症化の観点から、BMI が 30 kg/m2 を超える肥
満糖尿病患者や、高齢糖尿病患者が珍しくなくなった我が国の現状では、目標体重の設定には、この
基準をより柔軟に運用し個別化を図る必要がある。
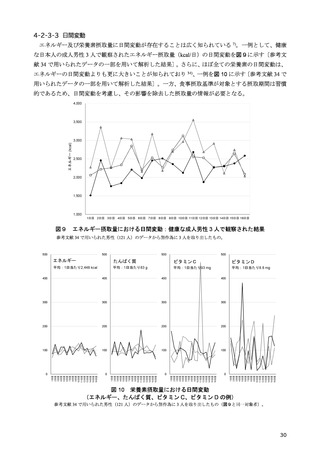
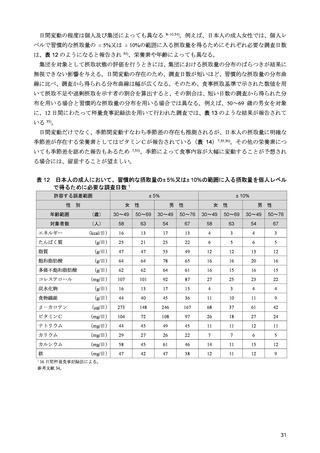
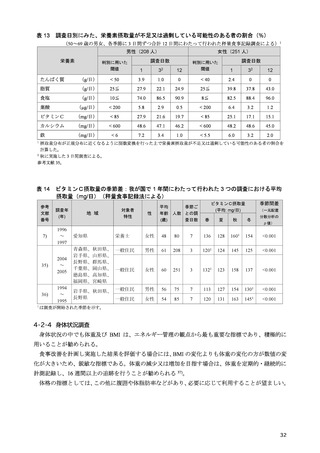
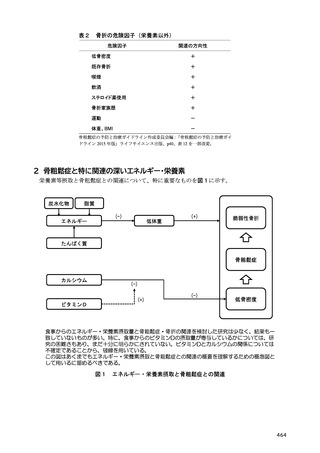
2-1-2 総エネルギー摂取量
肥満を伴う 2 型糖尿病において、良好な血糖値の維持には、総エネルギー摂取量の適正化に基づく
体重コントロールが重要である 12–17)。総エネルギー摂取量の目安は、年齢や病態、身体活動量などに
よって異なるため、個別化が必要である。そこで、日本糖尿病学会の「糖尿病診療ガイドライン 2019」
18)では、総エネルギー摂取量を決定する際の目標
BMI と身体活動量に応じた係数をより柔軟に設定
できるようにし、総エネルギー摂取量の個別化を図ることとなった。
糖尿病におけるエネルギー摂取量制限の有用性に関して、エネルギー摂取制限を含む生活習慣への
介入による減量が血糖コントロールに与える影響を検討した海外のメタ・アナリシスでは、過体重
(BMI 25 以上 30 kg/m2 未満)又は肥満(BMI 30 kg/m2 以上)を伴う 2 型糖尿病においては、5%未満
の減量では有意な血糖コントロールの改善が得られず、5%以上の減量により有意な改善がもたらさ
れると報告されている 15)。さらに、過体重を伴う 2 型糖尿病を対象とした介入研究では、エネルギー
摂取量制限を含む生活習慣への介入が HbA1c 値の有意な低下をもたらし 19,20)、インスリン使用中の
肥満を伴う 2 型糖尿病患者を対象とした介入研究では、エネルギー摂取量制限が有意な体重減少とイ
435