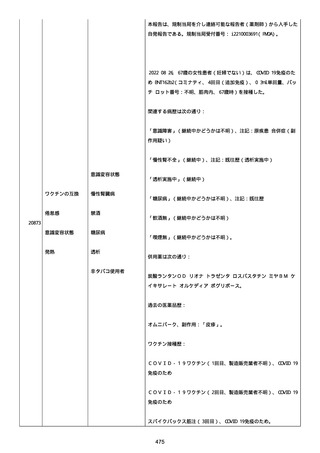
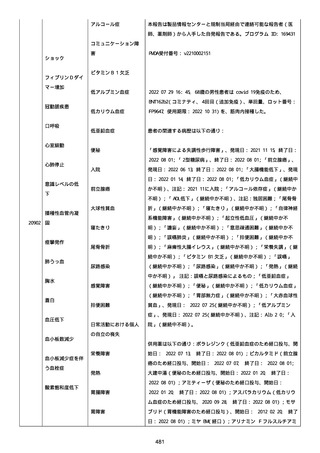
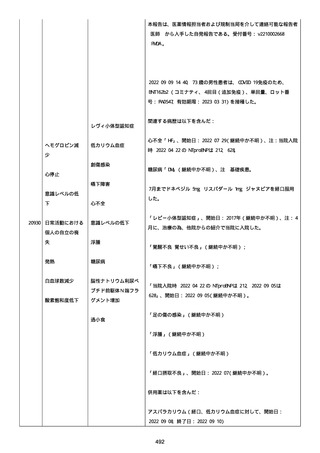
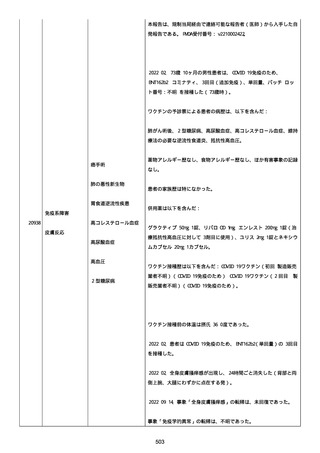
資料1-2-3-1 薬機法に基づく製造販売業者からの副反応疑い報告状況について(コミナティ筋注・集計対象期間における基礎疾患等及び症例経過) (796 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000208910_00056.html |
| 出典情報 | 第89回厚生科学審議会予防接種・ワクチン分科会副反応検討部会、令和4年度第21回薬事・食品衛生審議会薬事分科会医薬品等安全対策部会安全対策調査会(合同開催)(12/16)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
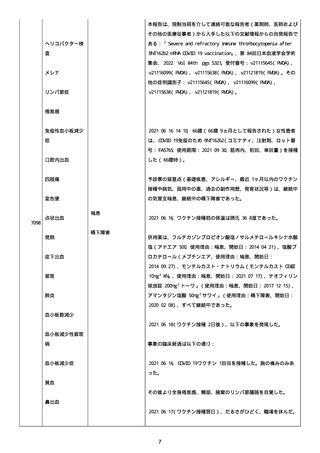
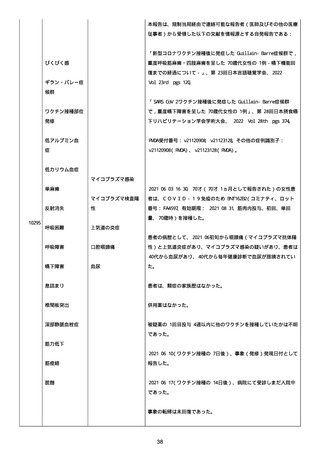
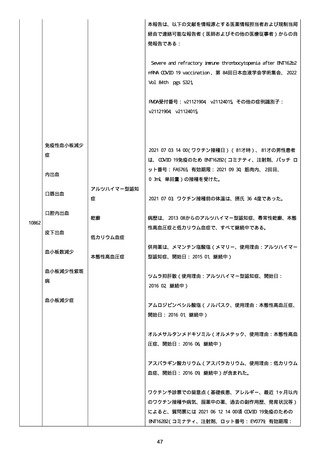
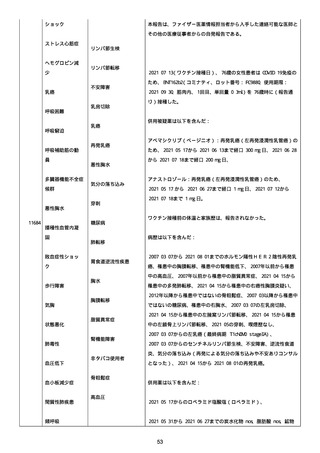
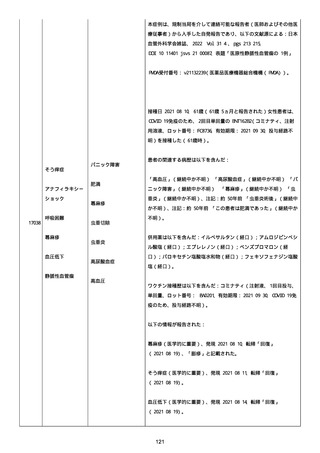
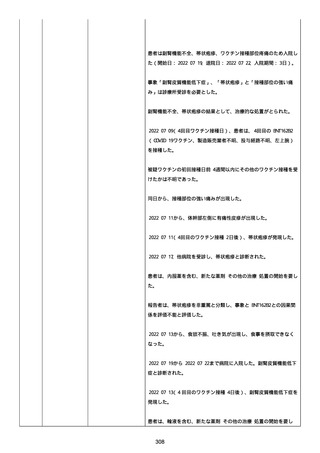
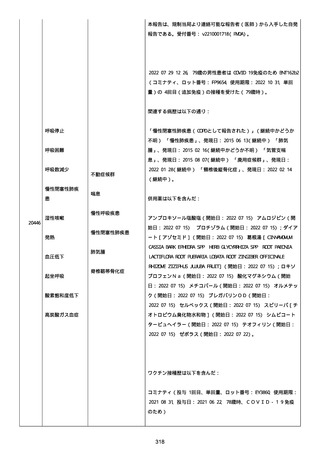
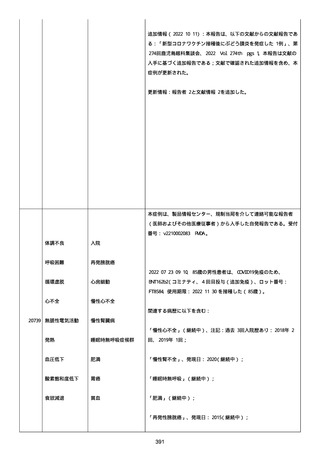
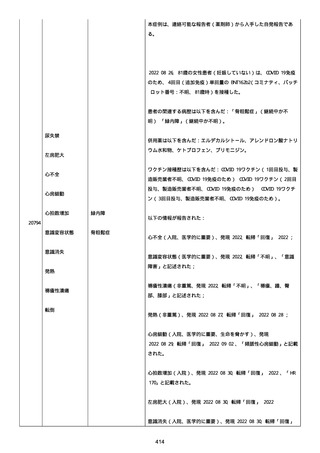
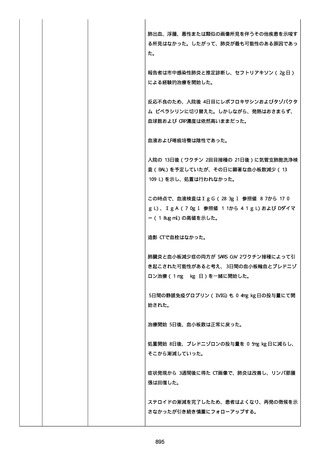
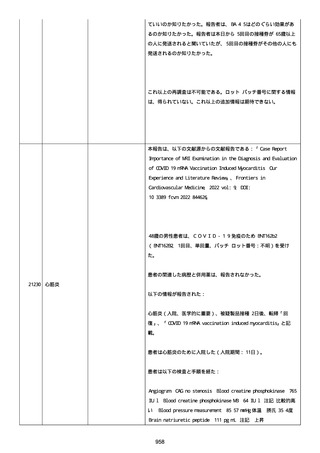
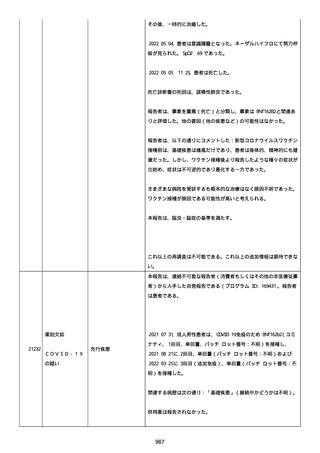
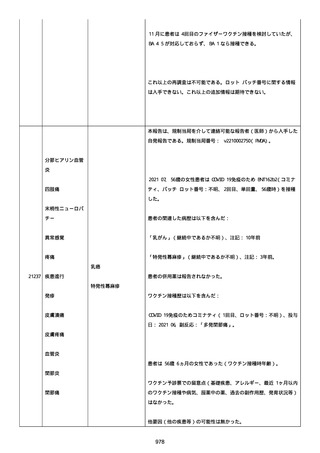
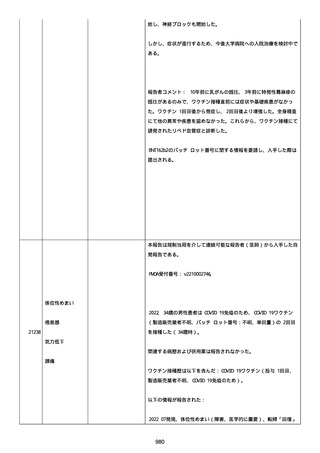
腔硬化を含むX線画像変化を認めた。
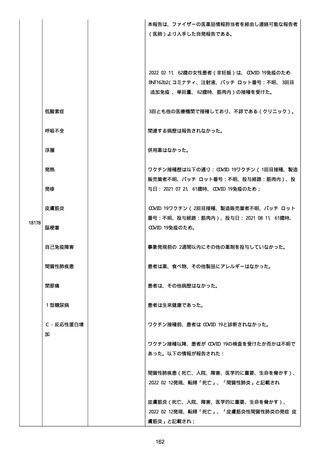
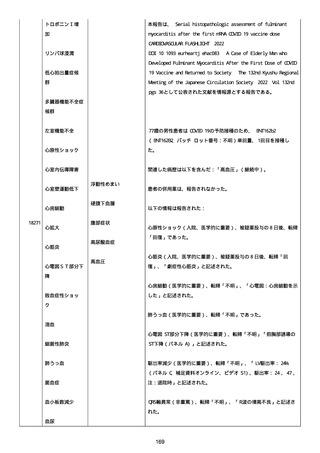
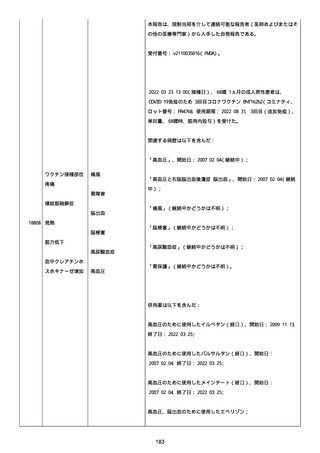
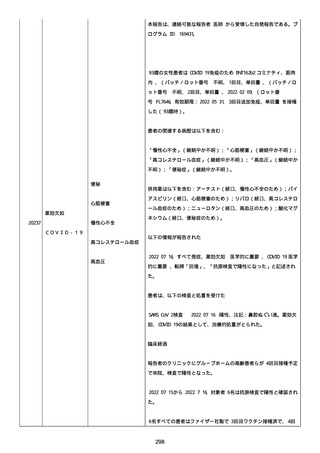
患者は、SARS-CoV-2 感染による、NIH 重症度分類にて重症 COVID-19
疾患と診断された。
患者は、重症 COVID-19 に対し、現在推奨されている全ての治療(酸
素、デキサメタゾン(6mg/日、経口、10 日間)、レムデシビル(1 日
目に 200mg、その後 2-5 日目に毎日 100mg 投与)、ヘパリン(10,000
単位/日)を受けた。
抗菌剤は、緑膿菌カバーのためにメロペネムに変更された。
レムデシビル 5 日間コースの後、患者の肺炎と全身状態は速やかに改
善した。
15 日目、患者は発熱を発現し、患者の酸素要求量は増加した。
17 日目、患者は持続性 SARS-CoV-2 感染と診断された。
患者は、再びレムデシビル 10 日間による治療と、低γグロブリン血
症のため、免疫グロブリン静脈投与(5g/日)(5 日間コース)を開
始した。
患者の治療に対する反応は迅速で、発熱と肺の浸潤影は共に消失し
た。
MCD の完全緩解は、プレドニゾロン投与増量し、22 日後に得られた。
37 日目、患者の体温は、37.1 度まで軽度上昇し、血清 CRP 濃度が上
昇した。
患者は、呼吸困難はなかったが、咳嗽と痰を訴えた。
SpO2 は、室内気で 95%であった。
胸部X線は、左下肺野で浸潤影の悪化を示した。
患者は SARS-CoV-2 感染の再発と診断され、NIH 重症度分類にて中等
度疾患であった。
796